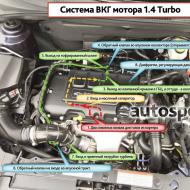
Почему возникает запор после операции и что в таком случае делать? Понос после лапароскопии Запор после лапароскопии
Киста яичника является опасным заболеванием для организма женщины и репродуктивной функции. Если киста достигает достигает больших размеров и существует риск разрыва, проводится ее оперативное удаление. После оперативного вмешательства существует риск осложнений. Поэтому восстановление после лапароскопии кисты яичника очень важно для женского здоровья.
Послеоперационный период
После удаления кисты яичника, организм нуждается в восстановлении. Послеоперационным считается период после завершения операции до выписки пациентки с больничного. Лапароскопия проводится под общим наркозом и после прекращения его действия у женщины обычно возникают болевые ощущения.
Боли после удаления кисты яичника нейтрализуют при помощи анальгетиков. Если спустя некоторое время, возникают острые режущие боли внизу живота, необходимо незамедлительно обратиться к врачу. Это может быть признаком развития воспалительного процесса и осложнений.
Лапароскопический метод удаления кисты характерен незначительным вмешательством в организм незначительное, поэтому у пациентки сохраняется активность. Она может сама вставать в туалет спустя 8 часов после операции. В первые 5 часов разрешается употреблять пить воду без газа, а в случае наличия аппетита допустим бульон.
Слабость, небольшая температура и болевые ощущения не месте швов пропадают через 4-5 дней. Послеоперационный период в течение 2-3 дней сопровождается ломотой в шейной, воротниковой зоне, голенях. Это связано с тем, что операция проводится с применением газообразного вещества. Для удаления остатков веществ из брюшной полости существует ряд упражнений, которые проводятся лежа в постели. Их помогает провести медсестра.
Выделения после лапароскопии
Кровянистые и слизистые выделения в небольшом объеме появляются после операции сразу и могут продолжаться до 3-4 недель. Беспокоиться из-за них не следует. Если же выделения становятся коричневыми с зеленоватым оттенком и неприятным запахом, необходимо срочно обратиться к врачу, так как это является признаком инфекции и воспалительного процесса. Врач возьмет мазок для анализа и дальнейшего лечения.
Температура после лапароскопии кисты яичника может подниматься до 37-37,5 градусов. Это считается допустимым, так как в месте операционного вмешательства развивается асептическое воспаление. Если температура у пациентки держится более 2-3 дней, возможно в организме начинается инфекционное осложнение.
Месячные после лапароскопии кисты яичника
Наступление месячных наступает у большинства пациенток в положенный срок и нарушение менструального цикла обычно не отмечается. Иногда после лапароскопии у пациенток наблюдается нарушение менструации, которое может начаться с задержкой или наоборот раньше срока.
Такие нарушения связаны со многими факторами: уровнем профессиональзма врача, особенностями организма женщины, возрастными особенностями, ослабленным иммунитетом, стрессом и не только. Поэтому важно обратить внимание на процессы, происходящие в организме, симптомы и характер выделений и обратиться за консультацией к врачу. Врач назначает в таких случаях прием укрепляющих иммунную систему препаратов и витаминов.
Для лечения пациенток, у которых отсутствует менструации в течение полугода и более, назначают гормоны. После лапароскопии овуляция вновь появляется и беременность возможна через полгода или год. Если овуляция не восстанавливается на протяжении нескольких циклов, проконсультируйтесь с доктором. Скорее всего необходимо прибегнуть к медиакаментозному лечению.
Лечение после лапароскопии

Лечение после удаления кисты яичника направлено на нейтрализацию риска развития воспалительного процесса и поэтому необходим прием антибиотиков. Несмотря на незначительно повреждение тканей после лапароскопии, вероятность развития инфекции существует. Также обязателен прием витаминизированных препаратов. Гормональные препараты принимаются по по индивидуальным показаниям, также как и физиолечение.
После операции пациентка должна некоторое время находиться в лежачем положении с состоянии покоя. Поэтому может спровоцироваться тромбоз. Для его устранения назначают химические вещества и лекарственные средства, угнетающие активность свертывающей системы крови и препятствующие образованию тромбов. Также помогают компрессионные чулки, которые обязательны перед операцией и носятся в послеоперационный период.
Что можно кушать в период восстановления
 В связи с малоподвижным режимом и в результате приема лекарств, возможен дискомфорт в кишечнике, проблемы с пищеварением и запоры.
В связи с малоподвижным режимом и в результате приема лекарств, возможен дискомфорт в кишечнике, проблемы с пищеварением и запоры.
и правильном питании реабилитация пройдет быстрее. В первые сутки, если состояние позволяет и есть аппетит, необходимо употреблять нежирный бульон. Увеличение количества потребляемой пищи обязательно с введением в рацион отварных, постных блюд, которые рекомендуется готовить на пару.
В первую неделю после лапароскопии можно есть каши, супы, говядину, нежирные куриные котлеты на пару. В первый месяц необходимо кушать овощи (запеченные и тушеные), рыбу, постное мясо. Пища должна быть правильной и употребляться небольшими порциями. Тогда проблем с пищеварением можно будет избежать и восстановить работоспособность организма.
Приблизительно на 3 месяца нужно полностью исключить алкоголь, сладости, жареную и жирную пищу, шоколад, кофе и крепкий чай.
Осложнения после операции
В случае, когда лапароскопия проведена профессионалом, развитие осложнений незначительно. Но вероятность на 100% исключать не стоит. Среди возможных осложнений можно выделить следующие: кровотечение, сосудистые повреждения, тромбофлебит, повреждения органов, расположенных рядом, инфекционное заболевание брюшной полости, бесплодие, рецидив кисты.
Необходимо также отметить, что осложнения после лапароскопии кисты яичника индивидуальны и зависят от определенных факторов:
- беременностей;
- абортов;
- гормональных сбоев;
- избыточного веса;
- хронических заболеваний;
- злоупотребления алкоголем или наркотиками;
- курения;
- переохлаждения;
- несоблюдение врачебных рекомендаций.
Повторное появление кисты яичника относится к послеоперационным осложнениям и возникает достаточно часто. Киста после лапароскопии может возникнуть повторно из-за гормональных нарушений и факторов риска, описанных выше. После лапароскопии врач назначает необходимый курс препаратов, которые стимулируют выработку мужских гормонов Очень часто такие методы лечения используются после удаления эндометриоидной кисты.
Для профилактики повторного появления кисты обязательно соблюдайте рекомендации врача, не пренебрегайте назначенным лечением, обязательно периодически посещайте врача гинеколога, правильно питайтесь и избегайте стрессов.
Спайки яичника — возможный риск бесплодия
 Спайки – это патология вследствие затянувшихся воспалительных процессов, операций, эндометриоза, представляющая собой сращение ткани в местах воспаления. Если начавшееся послеоперационное воспаление у женщины не лечится вовремя, оно перерастает в хроническое, в результате и возникает спаечный процесс сращения тканей в женских половых органах.
Спайки – это патология вследствие затянувшихся воспалительных процессов, операций, эндометриоза, представляющая собой сращение ткани в местах воспаления. Если начавшееся послеоперационное воспаление у женщины не лечится вовремя, оно перерастает в хроническое, в результате и возникает спаечный процесс сращения тканей в женских половых органах.
Женщины нередко страдают постоянными болями внизу живота, не поддающиеся лечению обезболивающими, так как вызваны анатомическими нарушениями. Среди последствий болезни можно назвать такие как, перегибы маточной трубы, затруднение оплодотворения, внематочные беременности, бесплодие.
Преимущества операции
 Нажмите чтобы увеличить
Нажмите чтобы увеличить
Операция методом лапароскопии проводится при помощи эндоскопа, оснащенного оптической системой. Среди преимуществ метода выделяют:
- низкую степень травматизации — делаются набольшие проколы;
- быстрое восстановление пациентки после операции;
- непродолжительное нахождение в стационаре;
- незначительные кровопотери.
Шрамы становятся практически незаметны, рассасываются обычно за пару месяцев. Полостная операция по удалению кисты яичника является более радикальным способом удаления кисты. Восстановление после нее займет больше времени, но среди преимуществ можно отметить, что при такой операции врач может тщательнее исследовать органы. В некоторых случая показан именно такой вид операции.
Послеоперационный период в домашних условиях
Основное время после лапароскопии кисты яичника женщина находится дома, и поэтому для успешного восстановления обязательно соблюдение следующих рекомендации:
- Берегите себя от травм и перегрузок в период заживания швов.
- Стоит исключить физические нагрузки и спорт, подъем тяжестей, резкие движения.
- Не носите одежду, сдавливающую резинками швы во время ходьбы и не только.
- Половую жизнь следует ограничить сроком до 1 месяца.
- Отложите лечение народными средствами а также рассасывающиие мази для послеоперационного рубца.
- Не расчесывайте швы.
- Сауны, бани, загар на пляже и в солярии и подобное нужно исключить.
- В качествен водных процедур рекомендуется душ.
- Соблюдайте диету.
Симптомы осложнений, требующие незамедлительной медицинской помощи
Восстановление после удаления кисты яичника длится в среднем один месяц. Период восстановления протекает намного лучше по сравнению с открытыми полостными операциями. На протяжении всего периода послеоперационной реабилитации внимательно наблюдайте за своим организмом. Среди симптомов, требующих экстренной медицинской помощи выделим следующие:
- выраженные боли после лапароскопии кисты яичника, не исчезающие спустя неделю после операции.
- выраженное покраснение кожи вокруг швов;
- маточное кровотечение;
- выделения тёмного цвета с неприятным запахом;
- повышенная температура тела до 38–38,5 С;
- нарастающая слабость;
- дискомфорт в желудке: тошнота, рвота, диарея.
Возникновение хотя бы одного из перечисленных симптомов может свидетельствовать о серьезных послеоперационных осложнениях в организме, поэтому незамедлительно обратитесь к врачу.
kistaplus.ru
Атония после хирургического вмешательства
 Атония кишечника, то есть снижение тонуса гладких мышц, может возникнуть по причине введения наркоза. При наркозе расслабляются все мышцы организма, в том числе кишечника. После операции вещества могут еще некоторое время воздействовать на организм, поэтому в течение нескольких дней у пациента наблюдается запор.
Атония кишечника, то есть снижение тонуса гладких мышц, может возникнуть по причине введения наркоза. При наркозе расслабляются все мышцы организма, в том числе кишечника. После операции вещества могут еще некоторое время воздействовать на организм, поэтому в течение нескольких дней у пациента наблюдается запор.
При снижении перистальтики пищевой комок хуже продвигается от верхних отделов кишечника к нижним. При атонии наблюдается снижение волнообразных движений стенок кишечника. Недостаточное сокращение становится причиной застоя каловых масс. Теряя воду, каловые массы отвердевают, повреждая слизистые оболочки.
Симптомы запора
При запоре пациент нуждается в дефекации, но не может сходить в туалет. Запор после операции сопровождается следующими симптомами:
- Пациент ощущает заполненность кишечника, тяжесть в животе.
- Расстраивается аппетит и сон.
- Появляются признаки интоксикации: возникает рвота и тошнота из-за скопившихся токсинов.
- Ухудшается настроение.
- Снижается аппетит.
 Отвердевшие каловые массы могут стать причиной не только травмы слизистых, но и внутреннего кровотечения. Не исключено появление анальных трещин, через которые инфекции без труда проникают в организм.
Отвердевшие каловые массы могут стать причиной не только травмы слизистых, но и внутреннего кровотечения. Не исключено появление анальных трещин, через которые инфекции без труда проникают в организм.
Тонус мышц после анестезии восстанавливается со временем. На этапе восстановления организма важно не допускать длительных запоров.
Лечебные мероприятия при запорах
Сильные слабительные при запоре не следует применять часто, так как организм быстро привыкает к вспомогательным веществам, под влиянием медикаментов кишечник хуже справляется со своими функциями. Следует помнить, что задача слабительного средства - облегчить страдания больного, сделав возможным опорожнение кишечника. Слабительное не лечит причину запора, но помогает очищению организма и восстановлению естественной микрофлоры.
Слабительное раздражающего действия
Препараты быстрого действия оказывают наибольший эффект при запоре, вызванном вялой перистальтикой. Не предназначены для длительного использования. Препарат принимается с вечера, чтобы к утру появился стул. Противопоказаны препараты разжижающего действия при анальных трещинах, маточных кровотечениях, геморрое в период обострения. К препаратам данной группы относят:
- Регулакс;
- Бисакодил;
- Гуттасил;
- свечи Глицерин.
Препараты выпускаются в форме таблеток, сиропов, свечей, капель.
Пребиотики
Пребиотики относятся к препаратам отсроченного действия. Главная задача пребиотиков - восстановить нормальную микрофлору кишечника. Препараты данной группы безопасны для кормящих матерей и детей. Слабительное слабого действия воздействует не мгновенно, но, в отличие от препаратов раздражающего действия, пребиотики можно применять длительное время. Главное, придерживаться инструкции. Из пребиотиков можно отметить Дюфалак, Гудлак, Экспортал.
Слабительные осмотического действия
 Для восстановления нормальной функции кишечника можно принять слабительные, не вызывающие синдром ленивой кишки. Быстродействующие препараты хороши, когда требуется срочная очистка кишечника. Осмотические слабительные можно применять длительный срок - до трех месяцев. Солевые препараты предохраняют каловые массы от обезвоживания. Удерживая воду, медикаменты данной группы предупреждают отвердение пищевого комка. К препаратам группы относятся Мукофальк, Осмоголь, Лавакол, клизма Микролакс.
Для восстановления нормальной функции кишечника можно принять слабительные, не вызывающие синдром ленивой кишки. Быстродействующие препараты хороши, когда требуется срочная очистка кишечника. Осмотические слабительные можно применять длительный срок - до трех месяцев. Солевые препараты предохраняют каловые массы от обезвоживания. Удерживая воду, медикаменты данной группы предупреждают отвердение пищевого комка. К препаратам группы относятся Мукофальк, Осмоголь, Лавакол, клизма Микролакс.
Кишечные наполнители
Препараты натурального и растительного происхождения увеличивают каловые массы, ускоряя дефекацию за счет возникновения рефлекторной функции. Не применяются препараты при синдроме раздраженного кишечника, при вялом кишечнике кишечные наполнители могут не оказать желаемого эффекта. Из препаратов группы наиболее известны Агар-агар, пшеничные отруби, льняное семя и пр.
Растительные слабительные
Для улучшения работы кишечника прибегают к помощи слабительных сборов, БАДов, комбинированных препаратов. К растительным средствам относятся Кафиол, препараты из ревеня, крушины, листьев сенны, корней стальника, ламинарии, семян подорожника и др.
Внимание! Статья по теме: Слабительный чай от запоров. Какой будет наиболее эффективным?
Массаж при запоре
При проблемах с опорожнением может быть назначен аппаратный или мануальный массаж. Для улучшения перистальтики можно освоить технику самомассажа. Выполняются массажные движения в горизонтальном положении. При положении лежа достигается максимальное расслабление брюшной полости.
Сеансы проводятся по 10 минут дважды в день: через 30 минут после завтрака и 1,5 часа после обеда. Начинают массаж с поглаживания правой подвздошной области, постепенно перемещаясь к левой стороне. Поглаживания сменяются круговыми растирающими движениями с легким надавливанием.
Сразу после пробуждения можно проводить точечный массаж. Каловые массы застаиваются в области чуть ниже и левее пупка. Иногда больной ощущает в этом месте твердое тело. Массаж проводится тремя пальцами. Необходимо выполнять круговые движения по часовой стрелке 2–3 минуты. В течение дня необходимо несколько таких сеансов самомассажа.
Гимнастика при запоре
 Для улучшения перистальтики кишечника можно выполнять ежедневные упражнения. Полезно много ходить пешком, совершать легкие пробежки, если это разрешает врач. Интенсивные физические нагрузки запрещены в период заживления швов.
Для улучшения перистальтики кишечника можно выполнять ежедневные упражнения. Полезно много ходить пешком, совершать легкие пробежки, если это разрешает врач. Интенсивные физические нагрузки запрещены в период заживления швов.
- Лечь на твердую поверхность. Поднимать ноги, закинуть за голову. Повторить 25–20 раз.
- Сидя на коленях на выдохе резко втягивать мышцы живота. Расслабить на вдохе.
- Выполнять простое упражнение «велосипед» - круговые движения ногами, словно вы крутите педали.
Стоит помнить, что физические нагрузки и массаж могут быть противопоказаны после некоторых видов операций на брюшной полости. Все действия необходимо согласовать с врачом.
telemedicina.one
Общие причины поноса после операции
Перед резекцией кишечника проводят мероприятия по его очищению с помощью слабительных средств, клизмы, гидроколонотерапии. Необходимость освобождения от фекальных масс вызвана риском инфицирования, осложнений. Диарея после операции возникает при несоблюдении дозировки препаратов, усиливающих перельстатику кишечника.
«Бесшлаковая» диета, назначаемая как минимум за три дня до оперативного вмешательства, тоже вызывает жидкий стул. Диарея появляется, как реакция на наркоз. Применение качественных анестетиков не исключает возможности общей интоксикации в ослабленном организме. Для избавления от ядов, происходит самоочищение, выражающееся в поносе, тошноте, рвоте.
Диарея не считается осложнением, если она умеренная и непродолжительная (не более трёх дней). В каловых массах не должны присутствовать посторонние примеси в виде слизи, прожилок крови.
Диарею вызывает приём антибактериальных лекарств после операции. При затянутом периоде нарушенной дефекации, врач оценивает риски, пересматривает назначенную терапию, уменьшая дозу или отменяя препарат, негативно влияющий на микрофлору кишечника.
Пациент может поступить в стационар с нарушенной перистальтикой при дисбактериозе, воспалении поджелудочной железы, колитах.
Понос, длящийся более трёх дней или с кровяными вкраплениями, является поводом для обследования больного, выявления причин осложнений.
Понос и температура
Если послеоперационный период сопровождается диареей, повышенной температурой первые дни, это говорит об ответной реакции организма на оперативное вмешательство.
Гипертермия появляется при заживлении раневой поверхности, установке дренажа, нормализуется самостоятельно после устранения причин.
Повышенная температура, понос сопровождают больного до операции и после при гнойном аппендиците, воспалённом кишечнике. В этом случае назначаются антибиотики. Болезненные признаки возникают как ответ иммунных клеток на анестетики, вызывающие интоксикацию организма.

Разного вида инфекции попадают в организм в процессе оперативного вмешательства, если не достигнута стерильность операционного поля или недостаточно хорошо очищен кишечник. Начинается воспаление, нагноение раны. Врач назначает комплексное обследование для установления вида осложнения. Пересматривается лечение, в отдельных случаях требуется повторная операция.
Ослабленная иммунная защита повышает риск заражения инфекционными заболеваниями, сопровождающимися поносом и температурой.
Причины осложнений вызываются:
- госпитальной инфекцией;
- ошибками врачей;
- неправильным питанием;
- обострением сопутствующих заболеваний из-за ослабления иммунной защиты;
- травматичностью операции;
- дефектами швов, дренированием;
- неадекватной послеоперационной терапии.

На продолжительность температуры влияет способ оперативного вмешательства. При классическом разрезе, рана заживает дольше, чем проколы при лапароскопии, соответственно болезненная симптоматика протекает более длительный период.
После операции аппендицита
Воспаление червеобразного отростка слепой кишки не всегда выявляют на начальной стадии. Симптоматика сходна с признаками при выпячивании кишечника возле аппендикса, воспалении придатков, правой почки. Сильная боль справа сигнализирует о панкреатите, грыже, непроходимости, колите. В любом случае обращаются к врачу для ранней диагностики заболевания. При затягивании визита к хирургу, возникают серьёзные осложнения в виде перитонита.
Возникновение поноса после операции аппендицита обусловлено влиянием наркоза, остаточным воспалением слизистой, назначенной антибактериальной терапией. Чаще, причина кроется в сильной интоксикации организма при воспалении брюшины.
Каловые массы не приобретают нужную консистенцию из-за недостатка пищевых ферментов, скопление изменённых тканей в брюшине.
Понос продолжается при огрехах диетотерапии. Нарушенная кишечная микрофлора требует достаточного количества пребиотиков для нормализации процесса пищеварения.
После операции на кишечнике
Последствия зависят от вида оперативного вмешательства. При резекции более половины тонкого кишечника, возникает синдром короткой кишки.
Нарушается всасываемость питательных веществ, в организме появляется недостаток витаминов и минералов. Один из симптомов этого синдрома - трудноизлечимый понос после операции на кишечнике, приводящий к потере веса.
В таком состояние важно поддерживать достаточный объём жидкости, применять препараты, задерживающие моторику.
При других видах операций жидкий стул - причина очищения организма при отравлении анестетиками, распада повреждённых тканей.
Диарея, длящаяся дольше трёх дней, вызывается инфицированием раны и брюшины, требует принятия срочных мер.

Что делать
Умеренный понос допускается как возможная реакция организма на вмешательство, нарушение целостности тканей, последствие очищения кишечника. Что делать при продолжительном жидком стуле с посторонними вкраплениями, знает только лечащий врач.
Так как причина, приводящая к послеоперационным осложнениям не одна, больной проходит комплексное обследование организма. По результатам назначаются антибиотики, лекарства, нормализующие перельстатику кишечника, ферменты для лучшей усвояемости пищи. Важную роль при реабилитации играет диетическое питание.
Больной находится под постоянным наблюдением врача. Через 2 недели лечения, если понос не прекращается, делают повторное, более углублённое обследование. При необходимости план терапии подвергается корректировке.
При возникновении пареза (непроходимости) кишечника его быстро купируют.

Послеоперационный уход включает своевременные стерильные перевязки, раннее вставание, лечебную физкультуру. Чтобы избежать инфицирования, нагноения ран, проводят физиотерапию (УФО).
Проблему вздутия живота и поноса решают с помощью сорбентов.
Наиболее опасным симптомом являются сгустки крови в каловых массах. Возникшее кровотечение приводит к повторному оперативному вмешательству.
Лекарственные препараты
В восстановительный период задача врача и пациента - привести моторику кишечника в нормальное состояние. Добиться нормального всасывания и усвоения питательных веществ.
При медикаментозном лечении диареи применяются ферменты, лекарства, регулирующие моторику, пробиотики.
К противодиарейным препаратам, влияющим на перестальтику кишечника, относятся;
- Иммодиум;
- Лаперамид;
- Лофлатил.

Восполняет потерянную жидкость, баланс электролитов при жидком стуле солевой раствор Регидрон.
Если причина поноса - интоксикация, назначаются энтеросорбенты, помогающие выводу токсинов:
- Диосмектит;
- Энтеросгель;
- Смекта.
При нарушении пищеварения принимают следующие препараты, содержащие ферменты протеаза, липаза, амилаза:
- Креон;
- Мезим;
- Панкреатин.
Если длительный понос, вызван попаданием инфекции в рану и брюшину, назначается противомикробная терапия. Применяют противогрибковые препараты, антисептики, сульфаниламиды, фторхинолоны. Выбор группы лекарств зависит от вида инфекции, а конкретный препарат от клинической картины.
Для восстановления микрофлоры подходят пробиотики Энтерол, Линекс, Бифиформ, Пробифор.

Профилактика
Избежать возникновения осложнений после оперативного вмешательства помогают следующие предупредительные меры:
- Применение антибактериальных средств.
- Своевременное выявление очагов инфекции.
- Ранняя диагностика;
- Качественный шовный материал.
- Борьба с госпитальными инфекциями.
- Хирургическая санация, повышение профессиональной подготовки врачей.
Предупредить или остановить диарею в постоперационный период поможет правильное питание. Диетотерапия - важное условие для восстановления работы кишечника. В течение месяца после резекции кишечника питаться необходимо:
- в определённые часы;
- дробно, маленькими порциями;
- перетёртой, мягкой пищей;

Готовят блюда на пару, отваривают или тушат. Нельзя употреблять еду жареную, копченую. Недопустимы жирные продукты, свежие овощи, вызывающие вздутие живота, метеоризм. Противопоказаны сладкие кондитерские изделия, заводские консервы, домашние заготовки. Усиливают перельстатику кишечника молоко, лук, чеснок, горчица, острые приправы, алкоголь.
К запрещённым продуктам относится:
- капуста;
- кислые фрукты и ягоды;
- газированные сладкие напитки;
- колбаса;
- грибы;
- шоколад, мороженое;
- сдобная выпечка;
- помидоры, бобовые.
Правильного питания в стационаре недостаточно. После выписки диетотерапию продолжают дома.

По мере восстановления в рацион добавляют мясо кролика, курицы, индейки. Не вызовет раздражения морская рыба нежирных сортов.
Длительная диарея приводит к обезвоживанию организма, выводу полезных веществ. Важно соблюдать питьевой режим(2–2,5 л), отдавая предпочтение чистой воде, солевым растворам, отварам шиповника, ромашки.
Суть диеты заключается в употреблении легко усваиваемых продуктов, не раздражающих слизистую прооперированного органа, постепенном включении в рацион привычных продуктов.
ponosnet.ru
Проблемы с опорожнением кишечника после операции
В той ситуации, если после проведения операции, направленной на удаление геморроя, грыжи или аппендицита, возник запор, то следует немедленно приступать к его лечению, поскольку существует огромная вероятность осложнений.
Проблемы с дефекацией могут быть вызваны послеоперационной травмой, но гораздо чаще их появление обосновывается воздействием на организм наркоза . В процессе анестезии ослабевают практически все мышцы, среди которых и мышцы кишечника. Чтобы тонус мышц восстановился, должно пройти определённое время, до наступления которого и начинает проявляться запор.
Чтобы предотвратить развитие запора после пережитой операции, рекомендовано следовать определённым правилам:
- До первого приема пищи обязательно нужно выпить 200 миллилитров холодной воды.
- Несколько недель после операции желательно использовать лекарственные средства послабляющего действия.
- Флора кишечника в должной мере должна быть обогащена различными микроэлементами. Чтобы повысить их количество в организме, следует принимать пробиотики.
- Для того чтобы кишечник функционировал должным образом, требуется соблюдать специальную диету. В утреннее время стоит отдать предпочтение кашам, сваренным на воде. В обеденное время рекомендуется употреблять кисломолочные продукты, отварное нежирное мясо или рыбу, овощи.
Запор после химиотерапии
После выполнения химиотерапии запор может возникнуть по следующим причинам:

После операции на кишечнике
 Проведение операции в зоне кишечника на довольно длительное время ухудшает процесс перистальтики. Это приводит к застою содержимого кишечника, что провоцирует развитие запора.
Проведение операции в зоне кишечника на довольно длительное время ухудшает процесс перистальтики. Это приводит к застою содержимого кишечника, что провоцирует развитие запора.
В некоторых ситуациях, из-за запоров возникает вздутие кишок, которые изнутри надавливают на грудную клетку. В свою очередь, грудная клетка воздействует на мышцы сердца и лёгкие.
Если своевременно не приступить к лечению запора после операции на кишечнике, можно привести к нарушению функционирования всех систем организма. Длительность терапии в такой ситуации составляет около двух месяцев.
После лапароскопии
 Лапароскопия – это один из наиболее современных методов оперирования, когда хирургическое воздействие на внутренние органы осуществляется через небольшое отверстие.
Лапароскопия – это один из наиболее современных методов оперирования, когда хирургическое воздействие на внутренние органы осуществляется через небольшое отверстие.
При использовании этой методики оперирования, исключается вероятность возникновения травм, но высокие риски развития запора.
Лечение запора в такой ситуации должно строго контролироваться доктором, но существуют и общие правила поведения. Строго запрещено заниматься спортом, тяжелым физическим трудом и посещать бани или сауны .
После удаления матки
Удаление матки является довольно сложной операцией, которая в дальнейшем характеризуется образованием спаек.
 Именно спайки, которые возникают после удаления маточной трубы и являются причиной развития проблем с дефекацией.
Именно спайки, которые возникают после удаления маточной трубы и являются причиной развития проблем с дефекацией.
Образование спаек происходит в результате следующих факторов:
- довольно длительная операция;
- наличие травм при выполнении хирургического вмешательства;
- большое количество потерянной крови;
- присутствует скрытое кровотечение;
- возможно инфицирование;
- у человека присутствует предрасположенность к развитию спаек, заложенная в генетике.
После аппендицита
В случае наличия воспалительного процесса в области слепого придатка кишки требуется незамедлительная операция. Подобная срочность обоснована тем, что в случае разрыва аппендикса может возникнуть развитие опасного для жизни человека заболевания – перитонита.
 В современном мире подобная операция уже не является опасной для жизни, но определённые последствия от её проведения всё-таки остаются и заключаются они именно в проблемах с дефекацией.
В современном мире подобная операция уже не является опасной для жизни, но определённые последствия от её проведения всё-таки остаются и заключаются они именно в проблемах с дефекацией.
В процессе проведения операции осуществляется ослабление перистальтики кишечника, что и провоцирует образование запора.
После выполнения хирургического вмешательства, направленного, на удаление аппендицита основными причинами развития запора являются следующие:
- подготовительный процесс к хирургическому вмешательству и выполнение медикаментозной блокады;
- влияние наркоза или хирургическое воздействие;
- отсутствие физической активности на протяжении нескольких дней после операции;
- наличие послеоперационных спаек;
- нервное напряжение перед проведением операции и страх развития запора после её проведения.
После пункции
 Пункция широко распространена среди представительниц женского пола, которые используют процедуру ЭКО.
Пункция широко распространена среди представительниц женского пола, которые используют процедуру ЭКО.
Процесс ЭКО следующий – из организма женщины извлекается яйцеклетка, которая подвергается искусственному оплодотворению, а затем помещается в инкубатор.
Запор в этом случае может возникать по таким причинам:
- воздействие наркоза и лекарственных средств;
- слишком активной реакцией яичников на применение гормональных препаратов, что приводит к их стремительному росту.
При этом отмечено, что в большинстве случаев запор вызывается не самой процедурой, а диетой с высоким содержанием белка, которую прописывают после проведения пункции.
Что делать и как лечить запор?
На данном этапе времени, в случае развития послеоперационного запора выделяют следующие методы лечения:
- медикаментозные лекарственные средства;
- средства народной медицины;
- диеты;
- клизмы;
- массажи.
Медикаментозные средства от запора и их цены
 При лечении запора особой популярностью пользуются лекарственные средства, созданные на основе лактулозы. Такие препараты способствуют усилению перистальтики и помогают свести к нулю всю симптоматику дисбактериоза.
При лечении запора особой популярностью пользуются лекарственные средства, созданные на основе лактулозы. Такие препараты способствуют усилению перистальтики и помогают свести к нулю всю симптоматику дисбактериоза.
Положительным свойством этой группы лекарств является то, что при слабительном воздействии на кишечник, они не раздражают его гладкую мускулатуру.
Самыми популярными препаратами такой группы являются следующие:
- Нормазе – стоимость в Москве от 900 рублей.
- Гудлак – стоимость в Москве от 250 рублей.
- Дюфалак – стоимость в Москве от 300 до 850 рублей.
- Порталак – цена в Москве от 275 до 375 рублей.
Народные средства и их рецепты
 Если было принято решение в комплексе с медикаментозными препаратами заняться терапией в домашних условиях, то следует ознакомиться с наиболее популярными рецептами народной медицины от запора:
Если было принято решение в комплексе с медикаментозными препаратами заняться терапией в домашних условиях, то следует ознакомиться с наиболее популярными рецептами народной медицины от запора:
- Листья сены и кора крушины. Берётся по одной столовой ложке коры и листьев, заливается стаканом воды. Средство ставится на медленный огонь и кипятиться в течение 5 минут. Затем отвар нужно остудить и процедить, употребляется в объемах 100 грамм перед сном.
- Отвар из ромашки . Приготовление и прием точно такой же, как и в вышеуказанном рецепте.
- Сок из тыквы или морковки . Обязательным условием является то, что он должен быть свежевыжатым, употреблять по 1-2 стакана в день.
- Вяленый чернослив — его также рекомендовано употреблять в таких ситуациях.
Здесь вы узнаете еще несколько народных рецептов для избавления от запоров:
Клизмы и микроклизмы
Существует ещё один метод лечения запора, который является хоть и не очень приятным, но эффективным – это клизмы и микроклизмы.
Диета и питье воды
 При желании избавиться от запора основную роль играет правильное питание и употребление необходимого количества жидкости.
При желании избавиться от запора основную роль играет правильное питание и употребление необходимого количества жидкости.
- При запоре следует употреблять в сутки не менее 2,5 литров воды, питание должно быть частым, но небольшими порциями (не менее 5 раз в день).
- Рекомендовать употреблять как можно больше супов из овощей.
- Мясо должно быть отварным или запеченным, предпочтительнее всего курица, индейка и нежирные сорта говядины.
- Для заправки салатов вместо майонеза и сметаны следует отдать предпочтение растительным маслам.
- Хлебобулочные изделия нужно свести к минимуму.
- Чаи желательно пить на основе трав.
О правильном питании при запорах вы узнаете здесь:
Массаж
Довольно популярным при избавлении от запора является точечный массаж. Его цель заключается в том, что при надавливании пальцами на биологически активные точки тела произойдёт продвижение застоявшихся частичек пищи по кишечнику. Выполнять массаж должен только специалист, иначе можно навредить себе.
Если использовать в комплексе хоть несколько методов лечения запора, то можно навсегда забыть о его существовании. Об этом наше следующее видео:
bezgemorroya.com
Показания для операции
Лапароскопия проводится при невозможности медикаментозного устранения патологии. Показания для вмешательства:
- большой размер образования;
- сильное проявление симптомов;
- разрыв кисты или яичника;
- риск развития злокачественного процесса;
- вероятность разрыва образования или перекрута его ножки.
В некоторых случаях перед операцией пациенткам назначается курс медикаментозного лечения. При наличии явных показаний к лапароскопии вмешательство проводят незамедлительно.
Чаще всего операция необходима при наличии эпителиальных кист яичника. Такие виды образований имеют способность перерождаться в раковые опухоли и не устраняются лекарствами. Функциональные кисты, возникающие при нарушениях менструального цикла, редко удаляются хирургическим путем. Обычно они проходят самостоятельно или под воздействием гормональных и других препаратов.
Период послеоперационной реабилитации
В процессе восстановления после лапароскопии кисты яичника женщина проходит несколько периодов. Наиболее короткой считается ранняя реабилитация, продолжительность которой – не более 7 дней. В дальнейшем восстановление проходит в домашних условиях.

Первые сутки после операции
В первые сутки после лапароскопии яичников пациентке обязательно нужно находиться в условиях стационара. В это время она отходит от наркоза. Врач наблюдает за ее состоянием, при необходимости изменяет схему лечения или проводит дополнительные манипуляции. Это предупреждает множество осложнений – маточные кровотечения, нагноение швов, ухудшение самочувствия.
Наиболее тяжело протекает отхождение от наркоза. В это время женщина ощущает тошноту, слабость, озноб, которые проходят самостоятельно в первый же день.
Вставать с постели нужно через 3-5 часов после пробуждения. Это часто проблематично из-за сильных болевых ощущений.  Такие симптомы являются нормальными и возникают в результате повреждения тканей в ходе операции. Быстрое восстановление двигательного режима улучшит физическое и эмоциональное состояние пациентки. В послеоперационном периоде при лапароскопии по удалению кисты яичника активность возобновляется постепенно – в первый день достаточно просто вставать с кровати для похода в туалет.
Такие симптомы являются нормальными и возникают в результате повреждения тканей в ходе операции. Быстрое восстановление двигательного режима улучшит физическое и эмоциональное состояние пациентки. В послеоперационном периоде при лапароскопии по удалению кисты яичника активность возобновляется постепенно – в первый день достаточно просто вставать с кровати для похода в туалет.
Режим питания
После проведения хирургического вмешательства привычный рацион женщины изменяется. В первый день разрешено употреблять только минеральную воду, иногда – легкие бульоны. На следующий день можно есть слизистые супы, отварные овощи, паровые котлеты, кисели и морсы. Такая диета после лапароскопии кисты яичника обеспечивает нормальное функционирование кишечника и желудка, ослабших после вмешательства и принимаемых медикаментов.

В последствии питание становится более разнообразным. В первые несколько недель после операции основу рациона составляют следующие блюда и продукты:
- печеные яблоки;
- льняные семена;
- крупы – рис, гречка, овсянка, перловка;
- квашеная капуста;
- супы из овощей или с добавлением нежирного мяса;
- твердый сыр;
- омлеты на пару;
- отварные постные мясо и рыба;
- черный хлеб;
- фруктовые соки и морсы;
- травяные настои;
- зеленый чай;
- помидоры;
- сухое печенье, сухарики;
- овощные салаты с растительным маслом;
- нежирный кефир.
Запрещенные продукты:
- черный чай;
- кофе;
- алкоголь;
- сахар;
- майонез;
- свежий пшеничный хлеб;
- острое, жареное, копченое, соленое;
- специи;
- свежая капуста, лук, редиска;
- макароны;
- виноград, груши;
- фасоль и горох;
- молоко, сливки;
- выпечка;
- сладкое – конфеты, шоколад;
- орехи.
Диарея, запор и вздутие живота способны усилить боль от заживающих швов.
Общие правила питания после лапароскопии кисты яичника:
- прием пищи 5-6 раз в день небольшими порциями;
- питье воды не менее полутора литров в сутки;
- употребление любых жидкостей до еды или через час после нее;
- ужин – не позднее, чем за 2-3 часа до сна;
- отказ от употребления разрешенных продуктов, вызывающих неприятные симптомы.
При нормальном функционировании органов пищеварения ограничения по питанию снимаются быстрее. Что можно кушать пациентке с отсутствием нарушений работы ЖКТ после лапароскопии яичника, решает врач. Наличие проблем продляет срок соблюдения диеты до 2-3 месяцев. В качестве профилактики или для снятия симптомов врач назначает препараты, улучшающие работу пищеварительного тракта, устраняющие изжогу, вздутие живота, тошноту. При строгом соблюдении правил питания такие признаки возникают редко и не требует приема медикаментов.
Выделения
Сразу после операции по удалению кисты яичника пациентку беспокоят влагалищные выделения.  Они состоят из примесей крови, сгустков, слизи. Общая продолжительность их присутствия – не более двух недель. При этом наибольшее количество крови отмечается в первую неделю, затем ее концентрация уменьшается. Выделения после лапароскопии кисты яичника становятся коричневыми через 5-7 дней после операции, затем – все более прозрачными.
Они состоят из примесей крови, сгустков, слизи. Общая продолжительность их присутствия – не более двух недель. При этом наибольшее количество крови отмечается в первую неделю, затем ее концентрация уменьшается. Выделения после лапароскопии кисты яичника становятся коричневыми через 5-7 дней после операции, затем – все более прозрачными.
Обильное маточное кровотечение в любом периоде реабилитации не считается нормой и требует срочной медицинской помощи.
Патологические выделения имеют неприятный запах, приобретают желтоватый, буроватый или зеленоватый оттенок, могут иметь примеси белой творожной субстанции. Это свидетельствует о течении инфекции половых путей или воспалительном процессе. При их появлении необходимо срочно посетить врача.
Неприятные ощущения в животе
Соблюдение правил питания необходимо для предупреждения сбоя пищеварительного процесса. Симптомы, требующие помощи врача:
- запор;
- диарея;
- тошнота;
- вздутие живота;
- изжога.
Для предотвращения развития неприятных симптомов пациентке перед операцией рекомендуется пройти обследование органов брюшной полости – колоноскопию, ФГС, УЗИ.
Для устранения данных признаков необходимо нормализовать питание. В случае возникновения неприятных ощущений на фоне строгих соблюдений рекомендаций врача нужно увеличить в рационе количество следующих напитков:
- травяной чай – лучше всего подходит ромашковый;
- минеральная вода без газа;
- отвар укропа;
- напитки с добавлением корицы, кардамона, имбиря;
- кефир.
Данные средства ускорят процесс пищеварения, нормализуют работу ЖКТ. Для достижения наилучшего эффекта кефир при запорах нужно употреблять на ночь, за 2 часа до сна. Травяные чаи и прочие подобные напитки принимаются до еды или непосредственно во время чаепития.
Послеоперационные боли
Первые 5-7 дней после лапароскопии кисты яичника у пациенток болит низ живота. Такое состояние считается естественным и проходит самостоятельно после заживления швов. Для ослабления симптома разрешается принимать обезболивающие препараты.

При сильных болях после лапароскопии кисты яичника пациентке рекомендуется соблюдать постельный режим, больше отдыхать, не совершать резких движений. При ломоте в мышцах тела и спины нужно гулять на свежем воздухе. При усилении болевого синдрома активность следует прекратить.
Когда снимают швы
 Швы снимаются через полторы недели после лапароскопии яичников. За этот период ткани почти полностью восстанавливаются и не нуждаются в дополнительной поддержке. До снятия швов необходимо проводить ежедневные процедуры по их обработке. Пациентка сама или с помощью медперсонала должна заменять стерильные повязки и очищать раны антисептическими растворами.
Швы снимаются через полторы недели после лапароскопии яичников. За этот период ткани почти полностью восстанавливаются и не нуждаются в дополнительной поддержке. До снятия швов необходимо проводить ежедневные процедуры по их обработке. Пациентка сама или с помощью медперсонала должна заменять стерильные повязки и очищать раны антисептическими растворами.
После снятия швов шрамы очень быстро заживают. Метод лапароскопии подразумевает использование только небольших проколов тканей в процессе вмешательства. Поэтому следы от перенесенной операции практически незаметны, а иногда заживают без следа.
Установленный на сутки дренаж после лапароскопии кисты яичника ускоряет заживление швов и предупреждает их нагноение.
Срок нахождения в стационаре
После лапароскопии кисты яичника нет необходимости долго лежать в больнице. Пациентку обычно выписывают на 3-5 день в зависимости от ее самочувствия. Более длительное пребывание в стационаре рекомендуется при наличии послеоперационных осложнений.
От услуг по уходу в больничных условиях после лапароскопии можно отказаться, что не рекомендуется специалистами, так как ответственность за собственное здоровье женщина будет нести самостоятельно.
Больничный лист
Лист нетрудоспособности выдается для проведения операции и прохождения начального периода реабилитации. Больничный после лапароскопии кисты яичника продолжается 1,5-3 недели. При плохом самочувствии, сильной слабости и наличии осложнений его можно продлить.

Реабилитация после выписки из стационара
Для быстрого прохождения реабилитации после лапароскопии кисты яичника пациентка должна соблюдать все рекомендации послеоперационного периода и в домашних условиях. Ее самочувствие зависит от образа жизни и точности следования указанным врачом правилам.
Восстановление дома
За весь период нахождения на больничном женщина не посещает лечащего врача. Его консультация необходима только при возникновении каких-либо вопросов по текущему лечению или при ухудшении состояния. Поэтому она должна следовать предписанным ранее правилам:
- ежедневная обработка швов;
- избегание активных физических нагрузок;
- отказ от половой жизни и спорта на 1-1,5 месяца;
- регулярное исследование с помощью УЗИ для получения результатов по состоянию яичника, на котором удаляли кисту;
- прекращение активности при усилении болей;
- запрет на подъем тяжестей;
- отказ от лечения рубцов и шрамов после лапароскопии кисты яичника народными и другими средствами;
- мытье тела только в душе;
- ношение бандажа сразу после лапароскопии яичников в течение 1 месяца;
- избегание посещения бань, саун, бассейнов;
- запрет на расчесывание зудящего шва;
- отказ от одежды, сдавливающей низ живота;
- соблюдение режима питания, установленных после удаления кисты яичника.
Снятие запретов возможно только после разрешения лечащего врача. Пренебрежение правилами реабилитационного периода после лапароскопии кисты яичника чревато развитием осложнений, негативно сказывающихся на здоровье половой сферы женщины.
Длительность послеоперационного периода
Общая длительность периода восстановления индивидуальна у каждой женщины. В среднем полная работоспособность к яичникам возвращается через 3 месяца. Швы заживляются через 1-1,5 месяца. Все правила реабилитации следует соблюдать 1-2 месяца или до их изменения врачом.

Самочувствие пациентки нормализуется через несколько недель после операции. В это время она может чувствовать себя полностью здоровой и только изредка ощущать боли внизу живота, сопровождающие заживление тканей придатков. Слабость после операции проходит достаточно быстро.
Срок начала менструаций
Месячные после лапароскопии обычно продолжаются в прежнем режиме. Первая менструация наступает согласно установленному графику, индивидуальному у каждой женщины. Кровотечение при этом может быть чуть более или менее обильным, продолжительным или коротким. Это считается нормой и не требует посещения врача.
Обильное и болезненное кровотечение, усиливающееся с течением времени и вызывающее ухудшение самочувствия, считается патологическим и нуждается в срочной медицинской помощи.
Менструации после операции могут прийти с задержкой. Это также считается нормой. Во время хирургического вмешательства ткани придатка повреждаются, что способно привести к временному нарушению его функциональности и, как следствие, к гормональному сбою. Месячные приходят после восстановления их работы. При их отсутствии более полутора месяцев следует пройти диагностику половых органов.

Первые 2-3 цикла после лечения могут быть нерегулярными. В последствии менструации устанавливаются и приходят в определенном режиме. Обычно их график совпадает с ранее установленным, протекавшим у женщины до вмешательства.
 Главное условие успешного восстановления – половой и физический покой. В первом случае секс сразу после удаления кисты яичника способен спровоцировать усиление болевых ощущений, замедлить заживление тканей придатка. Незащищенный половой контакт может привести к воспалительному процессу или появлению инфекций, что чревато нагноением внутренних швов. Подобное состояние проявляется острыми болями, повышением температуры тела, появлением патологических влагалищных выделений. Это требует госпитализации пациентки.
Главное условие успешного восстановления – половой и физический покой. В первом случае секс сразу после удаления кисты яичника способен спровоцировать усиление болевых ощущений, замедлить заживление тканей придатка. Незащищенный половой контакт может привести к воспалительному процессу или появлению инфекций, что чревато нагноением внутренних швов. Подобное состояние проявляется острыми болями, повышением температуры тела, появлением патологических влагалищных выделений. Это требует госпитализации пациентки.
Носить бандаж после лапароскопии кисты яичника нужно в профилактических целях. Его использование строго показано женщинам, имеющим повышенный риск осложнений, способных возникнуть после операции. Корсет обязательно необходим и при удалении образования крупного размера, нарушениях работы кишечника.
Ускорить восстановление помогут курсы физиотерапии после лапароскопии кисты яичника – они улучшают кровоток в малом тазу и способствуют быстрому заживлению тканей.
 Физическая активность строго ограничена только в первую неделю реабилитации. В последствии женщине разрешаются недолгие пешие прогулки. Приветствуется выполнение легкой гимнастики. С ее помощью укрепляются мышцы, предотвращаются застойные процессы в тканях. Усиление болей после выполнения упражнений при недавно перенесенной лапароскопии кисты яичника свидетельствует о недостаточной подготовленности организма к занятиям. В таких случаях физическую активность нужно ограничить еще на несколько дней.
Физическая активность строго ограничена только в первую неделю реабилитации. В последствии женщине разрешаются недолгие пешие прогулки. Приветствуется выполнение легкой гимнастики. С ее помощью укрепляются мышцы, предотвращаются застойные процессы в тканях. Усиление болей после выполнения упражнений при недавно перенесенной лапароскопии кисты яичника свидетельствует о недостаточной подготовленности организма к занятиям. В таких случаях физическую активность нужно ограничить еще на несколько дней.
Важно принимать все назначенные врачом медикаменты:
- антибиотики – предотвращают нагноение швов, развитие инфекций;
- обезболивающие – улучшают самочувствие женщины;
- антикоагулянты – препятствуют образованию тромбов;
- гормональные – необходимы для предупреждения гормонального сбоя после удаления кисты яичника или для корректировки менструального цикла;
- иммуномодуляторы – повышают иммунитет;
- витаминные комплексы – восстанавливают работу придатков, насыщают организм полезными веществами.
Прием алкогольных напитков после лапароскопии кисты яичника в период медикаментозного лечения способен привести к сильным побочным эффектам от лекарств и ухудшить состояние пациентки.
Антибиотики и обезболивающие применяются только 3-10 дней после вмешательства. Другие виды препаратов нужно принимать более долгий промежуток времени, который устанавливается индивидуально.
Вероятные осложнения
Осложнения после лапароскопии по удалению кисты яичника способны возникнуть как в первые дни после операции, так и через несколько месяцев. Раннее развитие негативных последствий часто связано с неверным ходом проведения хирургического вмешательства. Возможные осложнения:
- маточное кровотечение;
- травмирование соседних органов и сосудов;
- аллергическая реакция на наркоз или газ, вводимый в брюшную полость;
- повышение температуры тела;
- развитие инфекционных заболеваний.
 Такие симптомы, как тошнота, рвота и головокружение считаются нормальными в первые часы при отхождении от наркоза. Данное состояние не требует срочной медицинской помощи при отсутствии ухудшения самочувствия женщины. Температура тела в норме может подниматься до 37-38 градусов через 1-2 дня после вмешательства.
Такие симптомы, как тошнота, рвота и головокружение считаются нормальными в первые часы при отхождении от наркоза. Данное состояние не требует срочной медицинской помощи при отсутствии ухудшения самочувствия женщины. Температура тела в норме может подниматься до 37-38 градусов через 1-2 дня после вмешательства.
В процессе течения поздней реабилитации или после полного восстановления организма возможно обнаружение следующих последствий:
- периодические маточные кровотечения после лапароскопии кисты яичника, проявляющиеся в межменструальный период;
- образование спаек в малом тазу;
- отсутствие менструаций – признак дисфункции придатков;
- боли в яичнике после лапароскопии – часто свидетельствуют о воспалительном процессе;
- повторное образование кисты яичника;
- отсутствие зачатия на протяжении 6-12 месяцев;
- сбой гормонального фона.
Вероятность появления негативных последствий увеличивается при наличии у женщины других гинекологических или эндокринных патологий.
Для снижения риска развития осложнений необходимо регулярно наблюдаться у лечащего врача. Это позволит обнаружить заболевания на ранних стадиях, что увеличивает шанс полного их устранения. Посещать специалиста рекомендуется ежемесячно в первые три месяца после хирургического вмешательства. В дальнейшем достаточно проведения осмотра 3-4 раза в год, а через полтора года после операции – каждые 6 месяцев.
Симптомы, требующие консультации врача
Возникновение осложнений чаще всего сопровождается явными симптомами. Признаки, требующие посещения специалиста:
- неутихающие послеоперационные боли, продолжающиеся более недели;
- покраснение кожных покровов около швов;
- выделения из влагалища с неприятным запахом;
- маточные кровотечения;
- продолжающаяся более 2-3 дней высокая температура тела после лапароскопии кисты яичника;
- сильная слабость в позднем реабилитационном периоде;
- тошнота, рвота и диарея;
- длительное отсутствие менструации.
Яичник после лапароскопии его кисты может болеть в период овуляции или перед месячными в течение первых 2-3 циклов – при низкой интенсивности симптома это считается нормой и не требует посещения врача.
Данные симптомы свидетельствуют о течении сбоев в организме. Самостоятельная попытка купирования их проявления способна ухудшить самочувствие или привести к прогрессированию патологии.
Планирование беременности после лапароскопии
Зачатие необходимо планировать только после полноценного восстановления функциональности репродуктивной системы женщины. При течении каких-либо патологий или сбоев работы половых органов его лучше отложить до их устранения.

Беременность возможна при следующем состоянии организма:
- установившееся течение менструальных циклов;
- отсутствие болей и прочего дискомфорта внизу живота;
- полное заживление внутренних и наружных швов;
- отсутствие инфекций половых путей;
- восстановление гормонального фона.
Зачатие в первые месяцы после вмешательства способно негативно повлиять на здоровье матери и вынашивание малыша – это часто влечет за собой самопроизвольный выкидыш.
Обычно беременность можно планировать через 3-4 месяца после удаления кисты яичника. В это время у большинства женщин организм приходит в норму и готов для оплодотворения. Перед планируемой беременностью рекомендуется повторно провести полное обследование – сдать анализы на состояние гормонального фона, инфекции половых путей, пройти гинекологический осмотр, сделать УЗИ органов малого таза.
Женщине важно соблюдать все правила послеоперационного периода лапароскопии кисты придатков. Это предотвратит развитие негативных последствий и подготовит организм к зачатию. При несоблюдении рекомендаций врача существует риск серьезных нарушений в функционировании половых органов.
Например, в случае удаления существенной части тонкой кишки, происходят нарушения в работе кишечника. Возникает так называемый синдром короткой кишки (СКК). СКК- это целый набор разнообразных хронических расстройств, развивающихся после резекции более 75% кишечника (тонкой кишки). Данный синдром может быть ярко выражен, в том числе и посредством поноса.
Кроме того, в качестве причины поноса нельзя исключать и наличие у пациента предшествующих операции заболеваний, таких, как дизентерия, дисбактериоз, колит, панкреатит и пр. Следует учитывать, что понос может быть вызван занесенной инфекцией. Учитывая, что для лечения диареи применяют определенные группы антибиотиков, иногда может возникнуть ситуация, когда само их применение вызывает жидкий стул. В данном случае врач по результатам обследования больного и при положительной динамике борьбы с инфекцией может существенно сократить дозировку принимаемых антибиотиков или же вообще исключить их прием.
В медицинской практике считается, что понос после операции на кишечнике, то есть после наркоза, – обычное явление. Потому это проявление не стоит считать серьезным осложнением. Но это применимо только к тем случаям, когда проявление послеоперационного поноса беспокоит больного не более 2-3 дней после операции. На этом этапе очень важно следить за стулом, если наблюдаются сгустки крови, рвота, то необходимо немедленно указать на это лечащему врачу.
Особое внимание следует обратить на то, сопровождают ли понос повышенная температура, тошнота и рвота. Это может указывать на серьезное послеоперационное осложнение. В этой ситуации больному необходимо будет сдать целый ряд назначенных врачом анализов, которые помогут выявить характер усилившегося осложнения, а также выработать дополнительные условия эффективного лечения. Строгое соблюдение всех рекомендаций врача, основанных на полученных результатах анализов, позволит существенно снизить послеоперационные риски.
Следует заметить, что при любом из перечисленных выше случаев для успешного прохождения послеоперационного периода пациент должен неукоснительно соблюдать все рекомендации лечащего врача.
В послеоперационный период основным условием успешного купирования длительного нарушения перистальтики кишечника является полноценное обследование пациента. В данном случае врач определит, какие анализы следует сдать больному. Это необходимо для исключения более серьезных осложнений, а также для определения причины, которая вызывает нарушение в работе кишечника. Кроме того, анализы позволят вовремя диагностировать появление инфекции в кишечнике или послеоперационного воспаления.
Если по результатам анализов серьезных патологических изменений не будет выявлено, то врач составит план консервативного лечения, который будет включать в себя диету, определенные физические упражнения для повышения тонуса мышц тазового дна, а при необходимости – препараты, устраняющие симптомы поноса и улучшающие пищеварение в такой непростой период для пациента. В случае, если диарея все-таки была вызвана развитием инфекции, врачом обычно назначаются определенные антибиотики.
При диагностировании у пациента дисбактериоза врач временно ограничивает прием антибиотиков и назначает противогрибковые средства и витамин В. Кроме того, следует определить возможность использования препаратов, которые действуют как биостимуляторы и репаранты системного действия. Для восстановления у пациента нормального стула в послеоперационный период врач может назначить лекарственные средства, нормализующие перистальтику кишечника. Дополнительно возможно применение ферментов, регулирующих пищеварение.
Необходимость взаимодействия врача и пациента при лечении
Заниматься самолечением в случае проявления послеоперационного осложнения в виде продолжительного поноса категорически противопоказано. Больному следует знать, что самостоятельное лечение любых послеоперационных осложнений является задачей непростой и требует серьезного внимания как врача, так и пациента.
В таких случаях специалист особое внимание уделяет постоянному наблюдению и обследованию больного, составляет индивидуальный план лечения, который можно выразить в виде последовательной схемы действий:
- углубленное обследование врачом и составление индивидуального плана терапии по полученным результатам;
- лечение;
- вторичное обследование через 2 или 3 недели;
- определение результатов эффективности лечения и внесение возможных корректировок в план лечения;
- контроль за развитием динамики осложнения.
Из этого видно, что постоянное наблюдение и обследование пациента у специалиста – это абсолютная необходимость.
Установление режима питания
Для повышения эффективности лечения послеоперационного осложнения в работе перистальтики кишечника пациенту назначается щадящее питание.
После операции на кишечнике диетотерапия является одним из основных, а в случае отсутствия патологических послеоперационных изменений, возможно, главным и необходимым условием для того, чтобы организм больного как можно быстрее восстановился. Поэтому пациенту следует ответственно и с особой тщательностью подойти к рациону своего питания.
Медициной давно определены наиболее важные требования к питанию в послеоперационный период, такие как:
- в течение 2-3 недель после резекции кишечника назначается строжайшая диета;
- соблюдать временной режим питания;
- установить дробный режим питания небольшими порциями;
- рекомендуется протирать пищу, так как прием ее в грубом виде может привести к осложнениям;
- больной должен исключить жареное и жирное;
- продукты желательно готовить на пару, но можно и отваривать или потушить;
- в послеоперационный период следует относиться с большой осторожностью к тем видам овощей и фруктов, которые могут спровоцировать метеоризм (орехи, помидоры, цитрусовые);
- не рекомендуется употребление кондитерских сладостей;
- будет полезным употребление кисломолочных продуктов, которые помогут восстановить микрофлору кишечника;
- в процессе приготовления блюда желательно доводить его до мягкой консистенции, например, это может быть рисовый суп (вегетарианский), каши на воде, пюре из яблок, протертая тушеная тыква;.
- по мере ослабления симптомов и нормализации стула в рацион можно добавлять нежирные мясные или рыбные блюда;
- онкобольным необходимо специальное лечебное питание.
Готовить еду с соблюдением вышеуказанных правил можно как с помощью блендера, так и с помощью пароварки.
Отдельно необходимо отметить, что при продолжительном послеоперационном поносе из организма больного выводится большое количество жидкости и полезных микроэлементов. Установлено, что при потере 10% всей жидкости человек может впасть в кому. В случае же достижении 20-процентного уровня потерь возникает прямая угроза жизни. Поэтому во избежание катастрофических последствий от критической потери воды в организме пациенту следует помнить о необходимости ее своевременного восполнения. При этом больному не рекомендуется ограничиваться только водой, а желательно еще и принимать специальные растворы на основе глюкозы и солевых компонентов.
- Диарея у детей
Копирование материалов сайта возможно без предварительного согласования в случае установки активной индексируемой ссылки на наш сайт.
Послеоперационная диарея
Этиология и патогенез. Диарея редко встречается после резекции желудка и селективной проксимальной ваготомии, но считается характерным осложнением стволовой ваготомии в сочетании с дренирующими желудок операциями (М.И. Кузин и соавт., 1986; А.Ф. Черноусов и соавт., 1996). О наличии постваготомической диареи можно говорить при частоте жидкого стула больше 3 раз в сутки. Частота ее колеблется после этой операции от 2 до 40%. Причинами постваготомической диареи являются нарушение моторики желудочно-кишечного тракта, ахлоргидрия и дисбактериоз, быстрый кишечный транзит и мальабсорбция желчных кислот. В патогенезе диареи имеет значение денервация печени, поджелудочной железы, нарушение секреции и процесса конъюгации желчных кислот, которые в большом количестве поступают в толстую кишку, что вызывает экскрецию значительного количества жидкости. Это может быть связано также с большой скоростью эвакуации химуса из тонкой кишки в толстую, что и вызывает понос.
Клиническая картина и диагностика. В зависимости от тяжести клинической картины различают три степени диареи: легкую, среднюю и тяжелую. При легкой степени могут быть частые позывы на стул или понос 2-3 раза в неделю. При средней степени тяжести бывают периодические эпизоды диареи в течение нескольких дней или жидкий стул ежедневно от 3 до 5 раз в сутки. При тяжелой степени внезапная обильная диарея бывает больше 5 раз в сутки, такие эпизоды приступов длятся от 3 до 5 дней и приводят к прогрессирующему ухудшению состояния больного.
В диагностике помогает контрастная рентгенография желудочно-кишечного тракта, изучение копрограммы.
Лечение комплексное. Следует обращать внимание на связь диареи с недостаточностью внешнесекреторной функции поджелудочной железы с дисбактериозом, демпинг-синдромом и другими факторами. Применяют препараты, замедляющие моторику кишечника (фосфат кодеина), агенты, связывающие желчные соли (холестирамин), слабые растворы минеральных кислот (хлористо-водородной, лимонной), антибиотики широкого спектра действия, а также ферментные препараты, улучшающие пищеварение (фестал, мексазе и др.). Иногда хороший эффект оказывает бензогексоний. При отсутствии эффекта от консервативного лечения применяют реверсию сегментов тонкой кишки длиной 10-20 см в 100-120 см от связки Трейтца.
Профилактика постваготомической диареи состоит в сохранении иннервации печени, поджелудочной железы и тонкой кишки, что достигается более широким применением селективной проксимальной ваготомии.
Диспансеризация
Диспансерное наблюдение больных в амбулаторно-поликлинических условиях осуществляется согласно приказу Министра здравоохранения СССР № 770 от 30.05.86 г.
После резекции желудка динамическое наблюдение осуществляется хирургом (2 раза в год), одновременно необходима консультация терапевтом. Выполняется анализ крови клинический – 2 раза в год, анализ мочи – 1 раз в год, рентгенологическое исследование по показаниям. Лечебно-оздоровительные мероприятия заключаются в назначении режима, диеты, санаторно-курортного лечения, трудоустройства – по показаниям.
Критерием эффективности диспансеризации является отсутствие нетрудоспособности. Через 1 год больные передаются под наблюдение терапевта.
Для продолжения скачивания необходимо собрать картинку:
Почему возникает понос после операции?
Обычно понос после операции на кишечнике возникает крайне редко. И все потому, что современные методики позволяют минимизировать риски возможных осложнений. Несмотря на это, бывают случаи, когда возникает жидкий стул от наркоза, или развивается диарея в первые дни после хирургического вмешательства. Почему так происходит?
Показаний для хирургического вмешательства много. Это и сложная адгезия, полипы, инфаркт кишечника, полная непроходимость, дивертикул Меккеля, перитонеальный карциноматоз, рак слизистой. В зависимости от тяжести заболевания и доступности оперируемого участка, выбирается открытая полосная резекция или лапароскопия. Им предшествует колоноскопия – диагностическая процедура, которая проводится под местной анестезией. При помощи нее хирург может увидеть в реальном времени состояние внутренней поверхности толстой кишки. Бывают случаи, когда после любого подобного хирургического вмешательства возникает понос. Почему так происходит?
Перед любой операции с наркозом (перед колоноскопией в том числе) производится тщательная очистка ЖКТ. Она снижает риски развития осложнений. Дело в том, что его микрофлора состоит из большого количества самых разнообразных бактерий. Если во время операции или после нее они попадут в брюшную полость, например, это приведет к развитию опасного воспаления или инфицирования.
Кроме этого, отсутствие кала снижает риски нагноения раны, которая обязательно образуется после любой операции и даже диагностических процедур. Именно поэтому предоперационная подготовка кишечника обязательна. Очитка проводится разными методами. Чаще всего комбинируются очистительные клизмы и прием сильнодействующих слабительных препаратов:
- Передозировка последних как раз и становится самой распространенной причиной появления жидкого стула после операции.
- Сильная диарея может возникнуть после специальной бесшлаковой диеты, которая тоже назначается больному за несколько недель до даты проведения операции.
- Нередко поносы после колоноскопии или операции – это остаточные явления всех подготовительных мероприятий.
Жидкий стул после операции
Несильный понос после наркоза и колоноскопии считается нормальным явлением, именно поэтому это проявление не является осложнением. Но только в том случае, когда диарея после операции на кишечнике длится не более двух дней, если в жидком стуле при этом присутствуют прожилки крови, необходимо немедленно об этом сказать лечащему врачу.
Дело в том, что жидкий стул может указывать на инфицирование вредоносными организмами, попавшими внутрь полого органа в результате использования плохо стерилизованного хирургического инструмента. Конечно, такое событие сегодня встречается крайне редко, но оно, все же, возможно.
Когда диарея сопровождается сильной тошнотой и рвотой, повышением температуры – это симптомы опасных осложнений. В случае поноса с такими осложнениями больному проводится целый ряд самых разнообразных анализов, которые помогают выявлять характер инфекции, а также разрабатывать линию эффективного лечения. Ускорять выздоровление помогает только строгое соблюдение всех рекомендаций врача. Прислушиваясь к ним, несложно максимально минимизировать послеоперационные риски, быстро избиваться от всех перечисленных симптомов, от поноса в том числе.
Восстановить микрофлору описываемого органа после колоноскопии способна правильная диета. Она подробно расписана в описании стола №10а. Вместе с поносом после хирургического вмешательства может возникнуть сильный метеоризм и тупая тянущая боль. Воздух вовнутрь полого органа проникает во время введения хирургического инструмента. Газы, по идее, должны выйти естественным путем, когда это не происходит, больному советуют выпить любой сорбент.
На самом деле после хирургического вмешательства и наркоза нужно бояться не поноса, не метеоризма, и не тянущих болей, а кровотечений. Они могут повлечь за собой повторное хирургическое вмешательство.
В том случае, когда диарея вызвана инфекционными микроорганизмами, практически всегда требуется применение.
Лекарственный препарат Урсосан применяют при лечении желчекаменной болезни, протекающей без осложнений и.
Причины, вызывающие диарею бывают самыми разными, включая пищевые отравления, инфекции, непереносимость пищевых.
Комментарии читателей статьи «После операции»
Оставить отзыв или комментарий
Добавить комментарий Отменить ответ
ЕЩЕ МАТЕРИАЛЫ ПО ТЕМЕ
ПАНКРЕАТИТ
ВИДЫ ПАНКРЕАТИТА
У КОГО БЫВАЕТ?
ЛЕЧЕНИЕ
ОСНОВЫ ПИТАНИЯ
ПРОКОНСУЛЬТИРУЙТЕСЬ С ВАШИМ ЛЕЧАЩИМ ВРАЧОМ!
После операции
Жизнь после операции бандажирования желудка – правила поведения
ВЕС.ру – VES.ru – 2006
После операции вечером и утром не следует есть и много пить. Можно пить очень небольшое количество воды (периодически по 1–2 глотку), главным образом для смачивания полости рта. Начинать пить можно через 4–5 часов после операции бандажирования желудка.
На следующий день, если нет проблем с глотанием, разрешается прием жидкости через рот без ограничений, и внутривенное введение (капельницу) можно прекратить. Если капельница не назначается, в сутки нужно выпить не менее 2–3 литров жидкости. Можно пить любые жидкости без сахара и без газа, например:
- Простая вода
- Некрепкий теплый чай (не горячий)
- Некрепкий теплый кофе
- Минеральная вода
Если есть желание, можно подсластить эти жидкости заменителями сахара, которые есть в продаже.
Прием таких жидкостей следует продолжать на протяжение 3 суток, пока у пациента не будет стула (самостоятельного или после клизмы). После этого можно пить любые жидкости, включая сладкие, фруктовые и овощные соки, нежирное молоко на протяжение 2 недель.
Двигательная активность после операции Вечером после операции очень важно встать хотя бы один раз. Когда вы будете вставать в первый раз, это необходимо делать с помощью персонала клиники или родственников, так как у вас может кружиться голова. Если проблем с нахождением в вертикальном положении у вас нет, можно ходить без ограничений, ориентируясь на свое самочувствие. Такой активный режим является профилактикой образования тромбов в венах ног и профилактикой развития застойной пневмонии (воспаления легких).
Дыхательные упражнения после операции
Очень важно сразу после операции бандажирования желудка начать активно дышать. Если есть желание откашляться, это можно и нужно делать. Очень полезным является простое дыхательное упражнение по надуванию резиновых игрушек, мячей или воздушных шариков (полезно иметь с собой). Их нужно делать по нескольку раз каждый час. Такая дыхательная гимнастика нужна, чтобы не было застойной пневмонии (воспаления легких).
Для того, чтобы у вас не было застоя крови в ногах, и соответственно не образовывались тромбы, в первые 3 суток, когда вы лежите в постели, нужно делать простые упражнения для ног, которые заключаются в максимальном сгибании и затем максимальном разгибании стопы.
Тошноты и рвоты после операции следует избегать. Не ждите, когда они станут хуже. Сообщите об этом медицинскому персоналу. Вам будут назначены средства от тошноты и рвоты.
В послеоперационном периоде вам будут назначены обезболивающие средства. Однако, если назначенных препаратов будет недостаточно, сообщите об этом медицинскому персоналу.
Обычно в раннем послеоперационном периоде (до 3 суток) имеет место нарушение функции кишечника в виде нарушения отхождения газов и отсутствия стула. Если на 3 сутки функция кишечника не восстанавливается самостоятельно, необходимо назначить стимуляцию кишечника либо клизму.
Проблем с мочевым пузырем быть не должно. Если вы отмечаете трудности при мочеиспускании, сообщите медицинскому персоналу.
Выписка пациентов после эндоскопической операции обычно проходит на 3 день. Если операция бандажирования желудка выполнялась через разрез, пациент остается в стационаре около недели. Не следует после выписки ехать домой и самому вести автомобиль.
На протяжении 2 недель после операции бандажирования желудка следует принимать только жидкость и почти жидкую пищу. Если у вас восстановилась функция кишечника (отходят газы и был стул), вы можете пить любые жидкости (хотя апельсиновый сок, лимонный сок и сок других цитрусовых не очень желателен, не более 1/2 стакана в сутки, в разбавленном виде). Можно пить нежирное (1%) молоко. Можно пить теплый бульон.
Начиная с 3 недели можно начинать есть мягкую протертую пищу. Вы можете есть йогурт, нежирный творог, бананы, овощные пюре. Мясо, рыбу, курицу в протертом виде. К обычному питанию можно вернуться, начиная с 5 недели. При этом следует обратить особое внимание на тщательность пережевывания пищи. Вы должны увеличить время, затрачиваемое на пережевывание, в 4 раза. Такая привычка жевания должна сохраниться на всю жизнь. Это очень важный факт, которым ни в коем случае не нужно пренебрегать.
После операции бандажирования желудка следует быть максимально активным. Больше двигайтесь, ходите. В то же время такой активный режим не должен быть слишком утомительным. Режим нагрузки следует определять, ориентируясь на свое самочувствие. Кроме этого, всегда следует чередовать режим нагрузки с достаточным отдыхом. На протяжении 2 месяцев не следует вставать с кровати, используя брюшной пресс. Нужно постепенно свешивать ноги, и вставать, помогая себе руками.
На протяжении 3–4 месяцев после операции не следует выполнять тяжелые физические работы, а также заниматься силовыми видами спорта. Домашние дела вполне допустимы (если это не тотальная перестановка мебели).
Функция кишечника и мочевого пузыря
После выписки функция мочевого пузыря должна быть нормальной. При наличии каких–либо проблем позвоните своему доктору.
Функция кишечника обычно восстанавливается на 3 день, при этом отходят газы и бывает стул. Если этого не произошло, сделайте клизму. Если клизма не помогла, звоните своему врачу.
Кроме этого, возможна другая ситуация, когда на протяжение нескольких дней после операции у пациента может быть диарея, то есть частый жидкий стул. Если диарея длится больше недели, примите препарат «имодиум» или его аналоги, если за 1 день приема имодиума эффекта не наступит, свяжитесь с доктором.
После приезда домой вы можете принять душ, если у вас имеется наклейка типа Tegaderm. Если такой наклейки нет, мочить вашу повязку не следует. Принимать ванну и плавать можно только после снятия швов (через 2 недели).
В течение недели воздерживайтесь от вождения автомобиля.
Заниматься сексом можно через 2 недели после выписки. При этом следует использовать такие позиции, которые не были бы нагрузочными для мышц брюшного пресса.
До снятия швов места проколов или разрез будут заклеены стерильными наклейками. Если они будут промокать кровянистым отделяемым, их следует поменять. Если вы живете рядом с нашей клиникой, вы можете приехать к нам для смены наклеек в любое время. Если есть желание, вы можете поменять наклейки самостоятельно, соблюдая чистоту. Вымойте руки, отклейте старую наклейку, помажьте ранки спиртом, и после его высыхания приклейте новые. Если наклейки остаются сухими и не смещаются, менять их нет необходимости.
В том случае, если в зоне операции у вас появляются боли, отечность, краснота, и поднимается температура, сообщите об этом по телефону медицинскому персоналу.
Для снятия швов нужно приехать в нашу клинику, либо обратиться к хирургу в поликлинику по месту жительства. Швы снимаются при этой операции через 2 недели.
Если вам требуется прием таблеток, вы должны эту таблетку измельчить и запить водой. Не следует глотать таблетку целиком.
Вам может потребоваться прием обезболивающих препаратов на протяжение 3–4 дней и антибиотиков на протяжение 7 дней (это решается в каждом случае индивидуально).
Если у вас нет проблем, вы можете выйти на работу через неделю. Если ваша работа связана с тяжелой физической нагрузкой, следует воздерживаться от такой нагрузки в течение 2 месяцев.
В каких случаях следует звонить врачу
- Наличие боли, покраснения, отечности в зоне проколов или разреза.
- Отделяемое из проколов или из разреза, мутное или имеющее запах
- Температура выше 38, которую вы смогли отметить два или более раз в течение первых 3 недель после операции. Для того, что бы измерение температуры было более достоверным, прекратите прием препаратов типа аспирина и парацетамола за 4 часа до измерения.
- При наличии выраженной тахикардии, то есть повышения пульса свыше 120 ударов в минуту (для измерения пульса посчитайте его в течение 15 секунд по секундной стрелке часов, затем умножьте на 4).
- Ознобы или потливость по ночам, которой не было до операции бандажирования желудка.
- Постоянные боли в животе.
- Заново появившиеся боли в спине, грудной клетке или в левом плече. Боли внизу спины в принципе могут быть какое–то время.
- Постоянные тошнота и/или рвота
- Постоянная диарея (понос), длящаяся больше недели после операции.
- Постоянная икота или боли в животе, длящиеся дольше 2 часов.
- Выраженная или необычная слабость, дезориентация, спутанность сознания или депрессия.
- Признаки инфекции мочевого пузыря, проявляющиеся в виде жжения, крови в моче, частого мочеиспускания. Если подозревается инфекция мочевого пузыря, следует сдать анализ мочи. Курс лечения антибиотиками обычно решает эту проблему.
Когда и как раздувается манжета?
Большим преимуществом такого бандажа является возможность регулировки его просвета. Обычно раздувание манжеты делается через 2 месяца после операции, когда кольцо хорошо укрепится в тканях. Раздувание манжеты делается в рентгеновском кабинете, или в процедурном кабинете. Процедура эта практически безболезненная и делается путем прокола кожи обычной тонкой иглой. Занимает такое раздувание 3–5 минут. Для этого не требуется госпитализация, пациент уезжает домой сразу после этого.
После раздувания манжеты пациент переходит к особому режиму питания (см. далее).
Не всегда дело ограничивается только однократным раздуванием манжеты. Иногда требуется 2–4 регулировки, чтобы точно подобрать просвет кольца к потребностям данного конкретного пациента.
В том случае, если после раздувания манжеты и изменения режима питания пациент не ощущает чувства насыщения после приема небольшого количества твердой пищи, и не происходит снижения веса, через 2 недели можно выполнить повторную регулировку, заключающуюся в дополнительном введении жидкости в манжету. Повторное введение жидкости выполняется так же, как и первое введение.
В том случае, если у пациента после раздувания манжеты будет отмечаться постоянная рвота в ответ даже на небольшое количество твердой пищи, значит, требуется регулировка, заключающаяся в отсасывании определенного количества жидкости из системы. При этом диаметр кольца на желудке увеличивается. Технически отсасывание делается так же, как и введение. Таким образом, увеличивая или уменьшая просвет кольца путем введения или отсасывания жидкости из системы, мы делает точную регулировку.
Следующая регулировка делается после того, как пациент перестает терять вес.
Программа питания после раздувания манжеты
Операция по наложению желудочного бандажа (бандажирование желудка) - это первый шаг по изменению образа жизни. Пациент должен выработать новые привычки питания. После того, как манжета будет раздута, пациент должен соблюдать определенные, очень важные принципы:
- Следует есть небольшое количество пищи. Емкость желудка у вас значительно меньше. Соответственно должно измениться количество съедаемой пищи. Тем не менее, не всегда бывает легко вовремя остановится. Примером небольшого количества пищи может быть один кусок хлеба.
- Очень тщательно пережевывайте пищу. Глотайте только после полного пережевывания.
- Не следует одновременно есть и пить. Как уже отмечалось, жидкость будет размывать съеденную пищу, и чувство насыщения не возникнет. Оптимально пить перед едой или через 1–1.5 часа после еды. Что касается объема жидкости, то он неограничен. Вы можете выпить 2–3 литра жидкости в сутки. Особенно это касается некалорийных жидкостей (вода). Когда речь идет о сладких жидкостях (фруктовые соки, чай с сахаром и другие), следует обязательно иметь в виду калорийность, которая указана на упаковке.
- Нежелательно лежать после приема пищи. В горизонтальном положении тела имеется вероятность развития рефлюкса (то есть обратного заброса пищи из желудка в пищевод). Кроме этого, это может приводить к застою пищи в маленьком желудочке, что может вызывать ощущение дискомфорта.
- Принимайте пищу 5 раз в сутки. Такое пятикратное питание важно для полноценного поступления питательных веществ в организм. Кроме этого, частое питание может снижать чувство голода.
- Старайтесь избегать таких продуктов, как мороженое, шоколад, молочные коктейли. Эти продукты в полости рта превращаются в высококалорийные жидкости, которые проходят через кольцо без препятствий. В результате общее количество калорий, потребляемое пациентом, может быть очень высоким. Кроме того, желательно прекратить прием таких напитков, как пепси, кола, спрайт и других. Содержание сахара в них очень высокое. Если вы их любите, замените их на аналоги, не содержащие сахара, например пепси–лайт, кола–лайт.
- Некоторые пищевые продукты могут плохо переноситься пациентами. Примерами таких продуктов могут быть:
- Жесткое мясо
- Макаронные изделия
- Овощи, имеющие кожицу (например, бобы, кукуруза, груши, спаржа)
- Грибы
- Колбаса и ветчина
- Фрукты, имеющие кожицу (например, виноград)
- Напитки, содержащие большое количество углекислого газа.
Таким образом, эти продукты нужно есть с большой осторожностью, только постепенно расширяя свой рацион. Переносимость пищи в значительной степени зависит от степени раздувания манжеты. Если манжета не раздута, пациент может питаться практически нормально.
Какие могут быть проблемы и осложения, связанные с наложением кольца на желудок (бандажированием желудка)
Как и при любой хирургической операции, при наложении кольца на желудок могут возникать проблемы и осложнения.
Проблемы и осложнения в ходе операции бандажирования желудка
Не всегда возможно выполнить такую операцию эндоскопическим путем. Иногда желудок и соседние органы бывают настолько скрыты жировыми отложениями, что эндоскопическая операция невыполнима, либо сопряжена с очень высоким риском возникновения осложнений. В таких случаях хирург, исходя из интересов пациента, может принять решение о переходе на разрез. Такой переход (конверсия) не является осложнением, напротив, он говорит о грамотном и рациональном подходе, так как возникновение осложнений гораздо более рискованно, чем сам факт выполнения разреза.
Тем не менее, даже при самом осторожном и внимательном выполнении операции в определенном проценте случаев возможно возникновение осложнений.
К таким осложнениям относятся:
Повреждение желудка или пищевода. Такое осложнение может быть в 1% случаев. При этом эндоскопическое выполнение операции прекращается, выполняется разрез, и повреждение желудка или пищевода закрывается швами. Более того, в таком случае кольцо ставить нельзя.
Повреждение селезенки происходит в 0.1% случаев. При этом возникает сильное кровотечение, для остановки которого чаще всего приходится делать разрез и удалять селезенку.
Повреждение печени имеет место в 0.5% случаев. Чаще всего оно не бывает значительным, возникающее при этом незначительное кровотечение удается остановить эндоскопическим путем. Однако не исключено, что может потребоваться выполнение разреза.
Проблемы и осложнения в послеоперационном периоде
Послеоперационная инфекция. Такая проблема может возникать после любой операции, в том числе после бандажирования желудка (наложения кольца на желудок). Инфекция возникает в 1–5% случаев.
Подтекание жидкости из системы происходит в 1% случаев. Система желудочного бандажа изготовлена из самых высококачественных материалов. Тем не менее, нарушение герметичности в системе возможно. Чаще всего, это происходит в месте соединения порта и соединительной трубочки. Данная часть системы является слабым местом, так как при движениях пациента здесь возникают постоянные механические нагрузки. Система AMI–SGB, которую мы используем в нашей клинике, является улучшенным устройством нового поколения, имеющим усиленную защиту в этой зоне, однако принципиально возникновение протечки в этой зоне все же возможно. В таком случае требуется ревизия порта. Эта процедура требует 1 суток госпитализации и местной анестезии для выполнения. Разрезом около 4 см порт открывается, и отсоединившая трубка устройства вновь соединяется с портом.
Крайне редко возникает протечка в зоне манжеты. Такая протечка требует замены всей системы. Для выполнения такой замены нужна повторная лапароскопия.
Миграция кольца в желудок. Это осложнение заключается в том, что в зоне наложенного кольца в стенке желудка возникает пролежень, и кольцо начинает смещаться внутрь просвета желудка. Возникает такая проблема в 1% случаев. Это осложнение чаще всего развивается при слишком сильном раздувании манжеты, так как чем сильнее раздувание, тем большее давление оказывается на стенку желудка. Современная модель кольца, применяемая в нашей клинике (система AMI–SGB), гораздо более безопасна в плане развития пролежня по сравнению со старыми системами, так как внутреннее давление в гидравлической системе манжеты является низким. Возникновение такого осложнения, как пролежень стенки желудка, требует удаления кольца. В настоящее время большую часть колец при таком осложнении можно удалить без операции, только при помощи гастроскопии. Однако в ряде случаев все же может потребоваться повторная операция.
Смещение кольца и расширение малого желудочка. В настоящее время вследствие улучшения техники операции бандажирования желудка это осложнение возникает редко. Оно заключается в том, что кольцо смещается вниз (рисунок).
Рисунок. Смещение желудочного бандажа и расширение малого желудочка – 1 - расширенный «малый желудок», 2 - большой желудок, 3 – пищевод, 4 – кольцо, 5 - соединительная трубка, 6- порт
Из–за этого объем «малого желудка» над кольцом становится слишком большим, в результате эффект операции снижается либо полностью исчезает. Для того, чтобы вероятность развития этого осложнения была меньше, раздувание манжеты делается не сразу после операции, а через 2 месяца, только после надежного укрепления кольца в тканях. Кроме этого, в ходе самой операции кольцо обязательно фиксируется к желудку нерассасывающимися швами. Тем не менее, развитие этой проблемы возможно. При ее возникновении может потребоваться повторная операция.
Временные проблемы в послеоперационном периоде
Иногда у пациентов после наложения кольца на желудок может возникать рвота или болевые ощущения в области желудка после принятия пищи. Эти проблемы могут быть вызваны как неправильным характером питания, так и излишне узким диаметром отверстия (избыточное введение жидкости в систему). Когда вы едите медленно и спокойно, вы имеете возможность прислушиваться к ощущениям в области желудка. Рвота, возникающая регулярно, является настораживающим признаком. С другой стороны, может потребоваться регулировка с удалением избытка жидкости из манжеты. У части пациентов могут возникать проблемы со стулом в виде запора. Это явление может быть следствием снижения общего количества съедаемой пищи и соответственно снижением количества каловых масс. Если функция кишечника долгое время не восстанавливается, можно принимать мягкие слабительные средства, например лактулозу (дюфалак, порталак).
Витамины. В процессе снижения веса, рекомендуется обязательный прием витаминов. Следует приобрести хорошие витаминные препараты, которые сейчас имеются в продаже. При приеме витамины следует измельчить. Особенно нужно обратить внимание на витамины группы В.
Беременность. В период снижения веса беременность не рекомендуется, поскольку развивающийся плод нуждается в достаточном поступлении питательных веществ. В том случае, если вы все же забеременели и хотите эту беременность сохранить, следует обязательно удалить жидкость из системы желудочного бандажа для восстановления нормального питания. После завершения беременности и кормления раздувание манжеты может быть выполнено вновь.
Прием таблеток. Если вы принимаете какие–либо таблетки, их нужно обязательно измельчить и запивать водой. Целая таблетка может застрять в области установленного кольца.
Физическая активность. Это крайне важная область вашего нового образа жизни. Начинайте физические упражнения через 2 недели после операции. Они не должны быть слишком тяжелыми. Большие физические нагрузки возможны только через 2–3 месяца после операции. Физическая нагрузка должна быть постепенной.
Операция - это искусственное хирургическое вмешательство в организм человека. Безусловно, оно не проходит бесследно и может стать причинной развития множественных осложнений. Одним из таких неприятных последствий операции является послеоперационный запор. Чаще всего он развивается после удаления грыжи, аппендицита, а также вмешательства на кишечнике. Запор после операции характеризуется затруднением или полной невозможностью естественного опорожнения кишечника. Прежде всего, влияет на общее состояние организма. Невозможность избавиться от каловых масс ведет к таким последствиям:
- происходит отравление всего организма токсическими веществами, которые содержатся в кале. При его скоплении они начинают всасываться в кровь через стенки слизистой прямой кишки;
- человек плохо ест, отсутствует аппетит;
- не покидает чувство переполненности живота и кишечника;
- нарушается сон, появляется беспричинная тошнота и даже рвота;
- резко снижается работоспособность. Больной, страдающий запором, быстро утомляется, ощущает недостаток сил;
- со временем скопленные каловые массы твердеют, увеличиваются в объеме и обезвоживаются. При прохождении через кишечник и прямую кишку могут повредить слизистую, вызвав внутреннее кровотечение. Такое состояние очень опасно, ведь больной не сразу замечает патологический процесс;
- из-за несвоевременного опорожнения могут появиться анальные трещины. Очень важно этого не допустить. Через открытые ранки легко попадает инфекция, и человек может стать жертвой любого инфекционного заболевания.
Скопление каловых масс становится причиной возникновения различных патологических процессов в организме.
Послеоперационные проблемы с опорожнением кишечника и способы их решения
Если после удаления аппендицита, грыжи, геморроя или другой операции появился запор, следует немедленно принимать меры по его устранению во избежание развития осложнений. Задержки стула могут быть следствием послеоперационной травмы, однако чаще возникают из-за губительного действия общего наркоза. Анестезия вызывает ослабление всех мышц тела, среди которых кишечные не являются исключением. Чтобы тонус мышц восстановился, необходимо переждать определенное время. Как раз в этот период появляются нарушения работы перистальтики кишечника и, как следствие, запор. Чтобы предотвратить развитие этого процесса, важно соблюдать некоторые послеоперационные правила:
- натощак пить стакан холодной воды;
- некоторое время после хирургического вмешательства (удаления грыжи, аппендицита или другого вида операции) принимать послабляющие препараты. Чаще всего назначают «Дюфалак» или «Нормазе» (лактулозу), они абсолютно безопасны и не всасываются в кровь;
- очень важно обогатить флору кишечника полезными бактериями. В этом случае назначают различные пробиотики, восстанавливающие необходимый баланс микрофлоры («Хилак Форте», «Симбитер», «Био Гая» и др.);
- соблюдение специальной диеты - залог успешной работы кишечника. Утром хорошо есть овсяную или цельнозерновую кашу, сваренную на воде. Днем употребляют много кисломолочных продуктов, свежих овощей (не вызывающих метеоризм), хлеб с отрубями, небольшие кусочки отварного мяса или нежирной рыбы. Запрещено есть овощи и фрукты, вызывающие повышенное газообразование, крепкий чай, кофе, газированные сладкие напитки.

Особенности лечения послеоперационного запора
Что же делать, если запор после операции по удалению грыжи, аппендицита, геморроя или другого вмешательства уже дал о себе знать? Важно провести специальное лечение такого патологического состояния. Лечение назначает врач после внешнего осмотра пациента, а также изучения его жалоб. Как правило, терапия заключается в таких действиях:
- использовании лекарственных слабительных препаратов;
- применении микроклизм (масляных или на основе отваров целебных трав);
- соблюдении вышеупомянутой диеты и употребления клетчатки в больших количествах;
- специальной гимнастике, действие которой направлено на укрепление мышц тазового дна. Такие упражнения делают 2-3 раза в день до наступления облегчения, и продолжают делать до полного исчезновения проблем с опорожнением кишечника;
- максимально длительных прогулках;
- употреблении большого количества жидкости.
Нельзя надеяться на то, что «само пройдет» - важно вовремя устранить имеющуюся проблему.
В некоторых случаях назначают специальный массаж живота, «запускающий» естественную работу кишечника. Он помогает быстро и абсолютно безвредно избавиться от любых затруднений с походами в туалет. Массаж от запора можно делать самостоятельно или при помощи специалиста. Он заключается в применении специального поглаживания, легкого постукивания, вибрационных толчков на животе, а именно вокруг пупка. Такие процедуры делают 2-3 раза в день по 10 минут. Если была сделана операция по удалению аппендицита, грыжи или геморроя, то перед использованием такого метода лечения запора следует обязательно проконсультироваться с лечащим врачом. В некоторых случаях массаж живота запрещен.
Образование: Окончил Российский национальный исследовательский медицинский университет им. Н.И. Пирогова, Лечебный факультет. Проходил курсы по повышению квалификации. Первичная специализация - по колопроктологии при ГНЦ колопроктологии. Работал в Городском научно-практическом центре колопроктологии Санкт-Петербурга.
Опыт работы: Врач-проктолог. Опыт врачебной практики – 25 лет. Автор более 40 статей на медицинскую тематику. Постоянный участник конференций и симпозиумов, где освещаются проблемы современной медицины.
Обеспечивает высококвалифицированную диагностику и лечение многих болезней: геморроя, анальных трещин, различных заболеваний толстой кишки, успешно диагностирует на ранних стадиях новообразования перианальной области и прямой кишки. Также проводит обследования детей.
По приезду домой, на третий день после операции, стоя у зеркала, случайно заметила, что у меня на животе, слева, возле тазовой кости, ближе к пупку, выпирает что-то продолговатое.
Сильно в глаза не бросается, но по сравнению с правой стороной - выпирание существенное. Выпирает что-то продолговатое, мягкое. При надавливании - ощущений нет.
Когда я пью кефир, то в области этой выпуклости начинается урчание и «революция», именно слева, там, где выпирает, в остальных областях живота все спокойно.
Была сегодня у врача. Мне сняли швы, сказали, что все нормально. Я рассказала доктору про «выпирание», доктор сказал, что это кость и все нормально.
Но мне очень тревожно и неспокойно, потому что это не кость а что-то мягкое, оно выпирает на не кости, а сразу же рядом с костью. Это видно даже сквозь обтягивающую футболку.
Прилагаю фото. К сожалению, фото не передает того вида, что в жизни, к тому же, на фото есть игра света и тени, в жизни все гораздо заметнее.
За неделю после операции стул был лишь один раз, после «Дюфалака».
Возможно, слева развилась динамическая непроходимость толстого кишечника по причине применения эпидуральной анастезии?
Или, возможно, после операции образовались спайки и они вызвали непроходимость кишечника? Или возможные спайки после операции на яичнике никак не могли затронуть кишечник?
Скажите, пожалуйста, возможно ли такое?
После еды бурлит именно там, слева, где ощущается выпуклость.
ВОПРОСЫ В ЛИЧНЫХ СООБЩЕНИЯХ ПЛАТНЫЕ! Все уточнения по ответу только в окне «Мнение зала»
Адрес Клиники - Москва, ул.Троицкая, д. 5 (метро Цветной бульвар)
Телефон . Эл. почта
Прием пациентов в г: МОСКВА (СМ-клиника Текстильщики).
ЩЕЛКОВО (клиника МЕДСИ).
Полноценные консультации и обследование на дому и в офисе с выездом.
На личные сообщения не отвечаю ввиду отсутствия времени. Пишите в Viber, WhatsApp.
А мой доктор сказал, что при использование свечей Биострепта - образование спаек в принципе невозможно, тем более, всего через неделю после лапароскопии.
Почему меняется стул после удаления желчного пузыря?
Желчный пузырь представляет собой внутренний орган билиарной системы, в которую также входит печень, основными задачами которого является накопление, доведение до нужной концентрации и своевременный выброс вырабатываемой печенью желчи в пищеварительный тракт (при поступлении туда пищи).
Желчь вырабатывают специальные печеночные клетки, называемые гепатоциты. Затем при помощи желчных протоков этот секрет доставляется в пузырь и накапливается там до приема пищи. Печень вырабатывает желчь круглосуточно, и её количество ежедневно может доходить до двух литров.
Основным предназначением желчи является первичная эмульгация и расщепление тяжелых животных жиров, а также стимулирование перистальтики кишечника.
Желчный пузырь выглядит как мешкообразный полый резервуар, имеющий грушевидную форму. Он способен чередовать циклы расслабления и сокращения. Так же, как и прочие внутренние органы, он тоже может поражаться различными патологиями, лечение которых, увы, зачастую возможно только хирургическим путем.
В каких случаях назначают холецистэктомию?
Такое оперативное вмешательство в медицине называется холецистэктомией. Её назначают в случаях, когда пузырь теряет свою функциональность и перестает работать, и его присутствие в организме представляет угрозу для окружающих его органов.
Такие патологии, как правило, вызываются следующими заболеваниями:
- острая форма холецистита (воспаления стенок этого органа), которую нет возможности вылечить консервативными методами;
- наличие в пузыре гнойного воспаления (эмпиемы);
- в случае возникновения гангрены этого органа;
- при камнях в желчном пузыре (при желчнокаменной болезни), если вывести эти камни естественным путем с помощью медикаментов или прочих консервативных способов лечения не представляется возможным;
- длительное хроническое течение воспалительного процесса (хронический холецистит), которое нарушает нормальный желчеооток;
- наличие в этом органе добро- и злокачественных новообразований (полипоз, рак или кисты);
- если этот орган был поврежден в результате травмы или иного механического воздействия;
- проблемы, связанные с дисфункцией (нарушение функционирования вплоть до полного отказа этого органа).
Как правило, острый приступ холецистита стараются купировать медикаментозными средствами, однако в случае нарастания интенсивности симптомов, болевого синдрома и повышения температуры тела прибегают к хирургическому лечению.
Гнойный воспалительный процесс и гангренозная форма холецистита, а также наличие доброкачественных или злокачественных опухолей и механических повреждений, нарушающих целостность этого органа – все это абсолютные показания к холецистэктомии.
Если рассматривать такое заболевание, как желчнокаменная болезнь, то здесь возможны варианты. К примеру, если конкременты единичные и не очень крупные, их стараются раздробить с помощью ударно-волновой литотрипсии или с применением лазера, а затем растворить с помощью специальных препаратов и вывести из организма естественным путем. Если же эта терапия при камнях в желчном пузыре не дает желаемого эффекта – тогда назначается операция.
Холецистэктомия выполняется двумя способами – лапаротомическим (традиционным полостным) или лапароскопическим вмешательством.
Первая методика более травматична и чревата появлением послеоперационных осложнений, связанных с травмированием внутренних органов и тканей в процессе операции, поэтому к этой методике прибегают в экстренных случаях и тогда, когда пациенту по каким-либо причинам противопоказано лапароскопическое вмешательство.
Во всех остальных случаях, как правило, применяют гораздо менее травматичную лапароскопию, при которой удаление производится под наблюдением вводимой внутрь брюшной полости видеокамеры и с помощью специального инструмента, которые вводят через небольшие (до одного сантиметра) проколы в стенках брюшины.
Такая операция сводит к минимуму риск возникновения послеоперационных осложнений, поскольку соседние органы практически не затрагивает. Кроме того, срок реабилитации после малоинвазивного лапароскопического вмешательства гораздо короче, чем после традиционной полостной холецистэктомии.
Что меняется в пищеварительной системе в отсутствие жёлчного пузыря?
Несмотря на то, что такая операция является весьма распространенной, и большое число пациентов живут после неё долгой и полноценной жизнью, определенные ограничения она все-таки накладывает. «Лишних» органов в человеческом организме не бывает, и удаление желчного пузыря увеличивает нагрузку на оставшиеся органы пищеварительной системы.
В отсутствие этого резервуара желчи негде накапливаться, и она постоянно небольшими порциями вбрасывается в двенадцатиперстную кишку напрямую через печёночные протоки и общий желчный проток. Кроме того, её негде становиться набирать нужную концентрацию, в результате чего её способность к расщеплению тяжелых жиров снижается.
В таких условиях для нормального пищеварения необходимо:
- уменьшение единовременных порций еды;
- увеличение числа ежедневных регулярных приёмов пищи для своевременного отведения желчи из кишечника;
- ограничение количества поступающих в ЖКТ тяжелых жиров; рецепты блюд должны исключать такие продукты;
- исключение из рецептов приготовления пищи продуктов, которые оказывают стимулирующее воздействие на перистальтику кишечника.
Причины возникновения нарушений стула после холецистэктомии
Пищеварительная система человека устроена таким образом, что вместе с пищеварительным соком в кишечник доставляются и вещества, стимулирующие его перистальтику для ускорения продвижения пищи. И главным таким стимулятором выступает именно желчь. В обычном состоянии этот печеночный секрет вбрасывается порционно, через желчный пузырь, в момент поступления пищи в ЖКТ.
Если желчный пузырь удален – желчь поступает непрерывно, что часто вызывает расстройство кишечника после удаления желчного пузыря, наиболее распространенным видом которого является диарея. Стул после удаления желчного пузыря становится жидким. Светлый кал после удаления желчного пузыря свидетельствует о том, что нормальный процесс желчеоттока нарушен, а испражнения содержат желчь.
С другой стороны, желчь без предварительного накопления не имеет нужной концентрации, что снижает её стимулирующее воздействие на перистальтику кишечника. Послеоперационные нарушения стула после холецистэктомии – явление достаточно распространенное, но его можно и нужно устранять.
В большинстве случаев организм со временем самостоятельно приспосабливается к изменившимся условиям своего функционирования, однако надеяться на это и ничего не предпринимать для помощи ему - не следует. Постоянно продолжающаяся диарея в течение долгого времени вызывает обезвоживание организма, происходят потери необходимых витаминов, минералов и питательных веществ, а это – серьезный стресс для всего организма.
Как избавиться от постхолецистэктомической диареи?
Первое время после этой операции пациент находится в стационаре, и за его питанием и физическим состоянием следит медицинский персонал. При необходимости больной получает необходимое лечение, которое подразумевает прием препаратов, ограничивающих активность кишечника, а это позволяет восполнить дефицит жидкости, минералов и витаминов.
Главные проблемы возникают в первое время после выписки, когда больной начинает питаться самостоятельно, при этом часто забывая про соблюдение диеты.
По данным медицинской статистики, больше 60-ти процентов пациентов с такими диагнозами, как желчнокаменная болезнь и холецистит, имеют лишний вес, а значит, любят помногу есть не самые полезные продукты.
После выписки, стремясь компенсировать полуголодные дни стационарной диеты, многие из них стараются побаловать себя любимыми блюдами, приготовленными по рецептам дооперационного времени. Результатом становиться постоянная диарея, обезвоживание, резкая потеря веса и значительное ухудшение самочувствия.
Слишком быстрое опорожнение кишечника приводит к состоянию ненасыщения, следствием чего становится перманентное чувство голода, и человек старается его заглушить увеличением количества принимаемой пищи. Этот порочный круг приводит к так называемой хологенной диарее, а она способна спровоцировать очень серьезные последствия.
Для того, чтобы избежать таких плаченых последствий, необходимо соблюдение рекомендованной диеты и ограничение уровня физических нагрузок.
Первые три-четыре месяца после холецистэктомии диету необходимо соблюдать особенно тщательно, и только по прошествии этого времени и только с разрешения лечащего врача можно постепенно начать расширять свой рацион.
Такая диета называется «Лечебный стол №5», и Вы, набрав этот запрос в Интернете, можете самостоятельно ознакомиться с подробным перечнем разрешенных и запрещенных продуктов. Если говорить о таком питании кратко, то его основной принцип – это дробность. Есть нужно понемногу (пограмм), но часто (по пять-семь раз в день), соблюдая при этом равные интервалы между приемами пищи.
Следует забыть о жареных, острых и жирных блюдах, об алкогольных и газированных напитках, а также о всевозможных приправах, специях, кетчупах, майонезах, сладостях и мучных изделиях.
Такой едой можно только усугубить ситуацию. Рекомендуется употреблять приготовленные на пару или путем отваривания блюда из нежирного мяса (курятины, телятины или крольчатины), нежирную морскую и речную рыбу, протертые вареные овощи и супы (супчики) на основе овощных бульонов, сухофрукты, творог и кисломолочную продукцию с низким содержанием жира, а также растительные масла (оливковое, подсолнечное или льняное) и каши на основе гречки, овса или манки. Рецепты таких блюд доступны на просторах всемирной паутины. И выбор их – весьма разнообразен.
Пища должна быть теплой. От холодного и горячего нужно отказаться. И помните – даже если через какое-то время вы почувствуется, что жидкий стул нормализовался – ни в коем случае самостоятельно не отказывайтесь от диеты! Любое изменение Вашего рациона теперь возможно только с разрешения лечащего врача.
На развитие хологенной диареи также влияет уровень физических нагрузок. Чрезмерная активность в физическом плане стимулирует кишечную перистальтику, и стул становиться частым и жидким. Также понос после удаления желчного пузыря способно спровоцировать поднятие тяжестей, вес которых превышает пять килограмм.
Правильное питание- залог здоровья
В первую неделю после холецистэктомии пациенту разрешены неспешные прогулки длительностью от получаса до сорока минут ежедневно, а также занятия дыхательными упражнениями.
После этого допускается общая щадящая гимнастика, за исключением прыжков, бега и упражнений, нагружающих мышцы брюшного пресса. Прогулки можно совершать уже часовые.
Только через полгода – год после операции, в зависимости от общего самочувствия и результатов медицинского обследования, можно переходить к привычному режиму физической активности, но – только с разрешения врача.
Длительная диарея после операции по удалению желчного пузыря – это результат пренебрежительного отношения пациента к собственному здоровью.